Hur utvecklas broskskador i knäet under 4-6 år?

Inledning
Meniskskador opereras ofta och här är artroskopisk reparation eller resektion de två huvudsakliga alternativen. Vi vet från annan forskning att en räddning av menisken har en positiv inverkan på förebyggandet av artros. Ibland förekommer broskskador hos dem som genomgår artroskopisk kirurgi för sin meniskskada. Denna studie var nyfiken på utvecklingen av broskskador och patientutfall hos dem som genomgått meniskkirurgi.
Metoder
För att undersöka utvecklingen av broskskador och patientutfall användes den prospektiva kohorten Knee Arthroscopy Cohort Southern Denmark (KACS) för att besvara forskningsfrågan. I denna studie följdes 641 deltagare (medelålder 49 år (intervall 18-77; 43% kvinnor) från det ögonblick de genomgick artroskopisk resektion eller reparation av menisken.
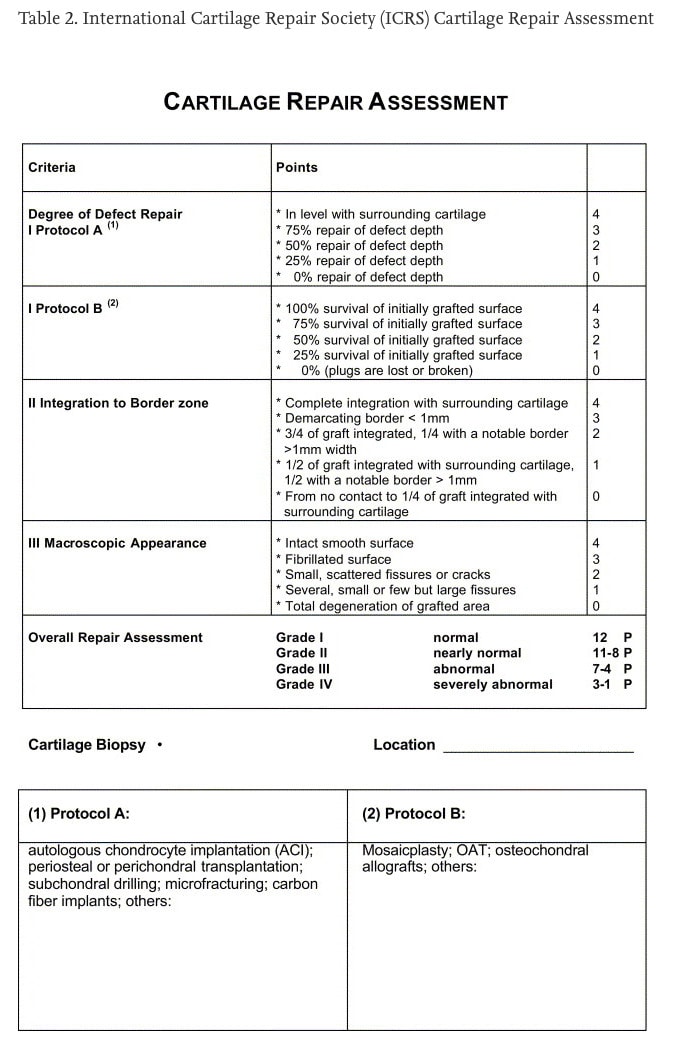
Under operationen bedömdes förekomsten av broskskador av kirurgen med hjälp av poängsystemet International Cartilage Repair Society (ICRS). Poängsystemet sträcker sig från 0-4, där högre poäng innebär mer broskskador. Broskskadorna var belägna i knäets mediala tibiofemorala, laterala tibiofemorala och patellofemorala delar. Fyra kategorier av broskskador definierades:
- inga broskskador (ICRS < Gr. 2 genom hela knäet);
- isolerade patellofemorala broskskador (ICRS ≥ Gr. 2 endast i det patellofemorala facket);
- isolerade tibiofemorala broskskador (ICRS ≥ Gr. 2 endast i de tibiofemorala avdelningarna);
- kombinerade broskskador (ICRS ≥ Gr. 2 i både det patellofemorala och det tibiofemorala området)
Före operationen, efter 3 månader och efter 12 månader fyllde deltagarna i KOOS (Knee injury and Osteoarthritis Outcome Score) och detta upprepades 4 till 6 år efter operationen. KOOS består av 42 frågor och har 5 delskalor: Smärta, symtom, aktiviteter i det dagliga livet (ADL), funktion i sport och rekreation (Sport/Rec) samt livskvalitet (QoL). En sammanlagd poäng beräknades som bestod av all information från delskalorna utom från ADL-delskalan. Högre KOOS-poäng indikerar bättre resultat.
Resultat
Utvecklingen av broskskador och patientutfall följdes hos 630 deltagare. Nästan hälften av dem var kvinnor (44%), deras medelålder var 49 år (SD: 13) år, och deras BMI var 27,3 (SD: 4,4) kg/m2. Femhundranittio deltagare fick menisken bortopererad och 33 fick menisken reparerad. Sju deltagare (<1%) genomgick både resektion och reparation av menisken.
Broskskador kunde definieras under operationen hos hälften av de undersökta patienterna (55%). Det vanligaste mönstret var kombinerade patellofemorala och tibiofemorala broskskador (n = 207, 33%), följt av isolerade tibiofemorala (n = 119, 19%) och isolerade patellofemorala (n = 23, 4%). Vid denna tidpunkt var KOOS-poängen likartade i alla grupper. Personer med broskskador hade något lägre KOOS-poäng vid baslinjen, men denna skillnad var vid denna tidpunkt endast statistiskt signifikant i gruppen med kombinerade patellofemorala och tibiofemorala broskskador.
Förändringarna under studieperioden var likartade i de olika grupperna, och även här hade gruppen utan broskdefekter högre poäng vid alla tidpunkter. Deltagarna utan broskskador förbättrades mest, i genomsnitt med 27,4 poäng (95% KI: 25,0, 29,8) och det var en genomsnittlig förbättring på 57%. Samma grad av förbättring från baslinjen sågs i den kombinerade patellofemorala och tibiofemorala gruppen (57%), men här var förändringen inom gruppen något lägre, med 24,4 poäng (21,7, 27,2). Deltagarna i gruppen med isolerad patellofemoral broskskada förbättrades med 21,2 (13,0, 29,5) poäng, vilket var en förbättring med 48% från baslinjen. Den isolerade tibiofemorala gruppen förbättrades med 22,4 poäng (18,7, 26,1) under 4-6 år, vilket var en förbättring med 49% från baslinjen. Vid den slutliga uppföljningen hade alla tre grupperna med brosklesioner statistiskt signifikant lägre justerade genomsnittliga KOOS-poäng jämfört med gruppen utan lesioner, med sämre genomsnittlig KOOS från -6,8 (-11,4, -2,2) i den isolerade tibiofemorala gruppen, till -7,6 (-11,7, -3,6) i de kombinerade lesionerna och -9,8 (-18,5, -1,1) poäng lägre i den isolerade patellofemorala gruppen. Denna skillnad jämfört med gruppen utan lesion är dock inte kliniskt relevant eftersom den minimala kliniskt viktiga skillnaden i KOOS rapporteras vara minst 8 till 10 poäng.
Frågor och funderingar
Ett intressant resultat är att 94% av deltagarna hade en meniskresektion och endast 5% hade en meniskreparation! Detta är förvånande eftersom det föredragna alternativet är att spara menisken så mycket som möjligt. Det är viktigt att notera att dessa resultat därför endast kan generaliseras till deltagare med meniskresektion. För det andra följde denna studie patienter som hade en meniskskada och som inte hade några tidigare eller planerade operationer för främre eller bakre korsband.
Sekundära utfallsmått var de individuella delskalorna i KOOS och PASS (Patient Acceptable Symptom State). De enskilda delskalorna i KOOS förbättrades hos alla deltagare.

PASS fastställer hur nöjd patienten är med sin nuvarande knäfunktion. Om patienten inte var nöjd med resultatet tillfrågades denne om han eller hon ansåg att behandlingen hade misslyckats. Av de 630 deltagarna var 149 missnöjda med resultatet efter operationen. Detta innebär att nästan 1 av 4 personer rapporterar ett misslyckat resultat efter meniskresektion (och i mycket liten utsträckning efter meniskreparation). Sannolikheten för ett tillfredsställande resultat (enligt PASS) var störst i gruppen utan broskskador. Här var sannolikheten för tillfredsställelse 75%, jämfört med 60% i grupperna med isolerad patellofemoral ledbroskskada, 64% i grupperna med isolerad tibiofemoral ledbroskskada och 65% i grupperna med kombinerad ledbroskskada. Dessa lägre procentandelar av lyckade resultat var inte statistiskt signifikanta, men ger en uppfattning om hur smärta, symtom, ADL, delaktighet och livskvalitet hos personer med olika broskskador kan utvecklas över tid. Författarna rapporterar att bland dem som uppgav att de var missnöjda med resultatet efter 4-6 år var uppskattningarna av andelen som ansåg att deras behandling hade misslyckats mycket oprecisa. Detta försvårade en detaljerad tolkning enligt författarna eftersom de drog slutsatsen att konfidensintervallen var breda och därmed oprecisa. Generellt sett, när man tittar på tabellen från de kompletterande uppgifterna, rapporterade de med broskskador i tibiofemoralleden med eller utan broskskador i patellofemoralleden (kombinerat) en högre sannolikhet för behandlingssvikt. Förvånansvärt nog var det inte i gruppen utan broskskador som den lägsta sannolikheten för att behandlingen skulle anses ha misslyckats observerades, utan i gruppen med isolerade patellofemorala lesioner. Detta kan möjligen bero på den oprecisa tolkningen av resultaten, som författarna nämnde. Men det kan också ha varit så att den grupp som informerades om att det fanns en broskskada i knäet hade deltagit mer i aktiviteter för att hålla knäledens brosk friskt. Kanske uppmanades de att hålla sig aktiva, gå ner i vikt, ägna sig åt rörlighet och stärkande övningar eller aktiviteter och hade därmed ett bättre inflytande på sin broskhälsa. Å andra sidan kan de personer som hade blivit tillsagda att inte ha några broskskador ha engagerat sig mindre i dessa livsstilsförändringar. Detta har dock inte undersökts i den aktuella studien, men kan vara en möjlig förklaring till skillnaderna i framgångsrika resultat eller misslyckad behandling. De som hade en patellofemoral broskskada och en samtidig meniskresektion kan ha haft en bättre prognos eftersom de inte hade en tibiofemoral broskskada. Kanske opererades de för sin meniskskada eftersom denna skada ledde till smärta och nedsatt funktion, och kanske fick de ett bättre fungerande knä igen efter denna meniskresektion jämfört med gruppen med en tibiofemoral broskskada, som kunde ha fått kvarstående symtom efter denna operation. Urvalet i gruppen med isolerad patellofemoral skada var mycket litet (23 deltagare), vilket också kan ha påverkat resultaten. Viktigt att notera är att gruppen med kombinerade lesioner hade statistiskt signifikant lägre KOOS-poäng vid baslinjen jämfört med de andra grupperna.

Tyvärr vet vi ingenting om dessa deltagare under den 4-6 år långa uppföljningen. Vad hade de gjort under dessa år? Använde de sig av en mer hälsosam eller aktiv livsstil? Fick de postoperativ rehabilitering? Kanske gjorde vissa det, andra inte, och detta är alla möjliga förväxlingsfaktorer som bör undersökas i annan forskning.
Prata nördigt med mig
I denna studie undersöktes utvecklingen av broskskador och patientutfall hos personer som genomgått meniskkirurgi. Vid baslinjen (under operationen) rapporterades broskskadans omfattning enligt International Cartilage Repair Societys (ICRS) poängsystem. Detta är dock en skala som utvecklats för att bedöma kvaliteten på broskreparationen. Dessa poäng dikotomiserades dock ytterligare för att avgöra om det fanns eller inte fanns någon broskskada under operationen (vilket var baslinjemätningen). Det skulle ha varit intressant att se hur brosket hade utvecklats över tid och om detta var relaterat till patientresultaten, men det har inte granskats här. Naturligtvis kunde de inte använda samma procedur för att klassificera broskskadornas omfattning (kirurgi), men användningen av MRT kan ha varit intressant. Tillförlitligheten hos det poängsystem som användes rapporterades vara god med en ICC på 0,83, vilket innebär att de använde ett exakt mätverktyg för att klassificera broskskador.
Känslighetsanalyserna ändrade inte slutsatserna. I dessa analyser tittade man på om deltagare som var 40 år eller äldre hade andra utfall än de som var yngre. Eller om det fanns skillnader mellan de personer som genomgick resektion och de som genomgick meniskreparation.
Intressant att notera är att 26% av deltagarna inte kunde följas upp under studieperioden. Detta är en stor andel av urvalet och kan ifrågasättas, eftersom det enda kravet för att delta i uppföljningsmätningarna var att fylla i de patientrapporterade frågeformulären. Hur kan det förklaras att ett så stort antal människor bestämde sig för att inte delta längre när det bara krävdes en liten insats av dem? Var de missnöjda med resultatet i större utsträckning än de som stannade kvar i studien? Detta är tyvärr fortfarande oklart. En annan sak som förblir oklar för mig är varför KOOS ADL-underskalan hölls tillbaka från den sammanlagda KOOS-poängen.
Budskap att ta med sig hem
Viktigt att ta med sig från denna forskning är att alla deltagare under den 4-6 år långa uppföljningen såg förbättringar på alla KOOS delskalor. Även de som har en broskskada som dokumenterats under operationen kan förvänta sig förbättringar när det gäller smärta och knäsymtom, deltagande i sport- och fritidsaktiviteter samt funktion i det dagliga livet och livskvalitet. Budskapet till dessa patienter med broskdefekter bör inte vara alltför pessimistiskt. Ja, de kan ha något lägre poäng jämfört med personer utan broskskador, men dessa skillnader var inte signifikanta. Utvecklingen av broskskador och patientutfall efter meniskkirurgi hos dem med dokumenterade broskskador under operationen är således gynnsam.
Referens
Ytterligare referenser
VMO:S OCH QUADS ROLL I PFP
Se den här GRATIS VIDEOFÖRELÄSNINGEN I 2 DELAR av Claire Robertson, expert på knäsmärta, som analyserar litteraturen i ämnet och hur den påverkar klinisk praxis.