Nestabilnost rame | Diagnoza in zdravljenje za fizioterapevte

Nestabilnost rame | Diagnoza in zdravljenje za fizioterapevte
Ramenski sklep je izjemno gibljiv, zato je nagnjen k nestabilnosti. Medtem ko mišične sile nadzorujejo stabilnost v srednjih razponih gibanja, se klinična nestabilnost pokaže pri končnih razponih gibanja(Doukas et al. 2001). Opredeljena je kot nenormalno gibanje glavice humerusa na glenoidu, ki se kaže kot bolečina in/ali občutek strahu pred premikom. Funkcionalna stabilnost, ki jo lahko opredelimo kot ohranjanje glavice humerusa v središču glenoidne jamice med gibanjem rame, se doseže s sinhronim usklajevanjem statičnih in dinamičnih komponent. Ti vključujejo negativni intraartikularni tlak, geometrijo glenohumeralnih kosti, kapsulolabralni kompleks in sinergijsko mišično ravnovesje(Doukas et al. 2001).
Mišice rotatorne manšete služijo za centriranje glavice humerusa v glenoidu in s tem nevtralizirajo translacijske sile, ki jih ustvarjajo glavni gibalci rame. Znano je, da glenoidni labrum poveča globino glenoidnega ležišča za približno 50 % v vseh smereh in poveča tudi površino.
Travmatska nestabilnost lahko sega od silovitih sil, ki lahko odkrito premaknejo sklep, do bolj subtilnih sil, ki povzročijo plastično deformacijo statičnih opornic.
Mehanizem sprednjega izpaha je običajno nenadna sila abdukcije ali zunanje rotacije rame, medtem ko se zadnji izpah najpogosteje zgodi zaradi napadov, napadov ali električnih udarcev. Pojavlja se tudi pri športih s padci na komolec in pri borbah z iztegnjeno roko in silo v zadnji smeri, kot je to pri borbah v ragbiju.
Pri izpahu se običajno pojavijo naslednje poškodbe:
- Zlomi glenoida v 15-21 % primerov(Kraeutler et al. 2018, Griffith et al. 2008)
- Bankartova poškodba: Odtrganje IGHL od sprednjega glenoida in labruma v 84-97 % sprednjih dislokacij(Kraeutler et al. 2018, Sedeek et al. 2014)
- Hill-Sachsova lezija: Odtis na dorzalni strani glavice humerusa po anteriorni dislokaciji v 41-83 %(Kraeutler et al. 2018, Ozaki et al. 2014)
- Raztrganine rotatorne manšete pri 1,2 % bolnikov v študiji s povprečno starostjo 24 let(Kraeutler et al. 2018) do 33,4-odstotne prevalence raztrganin rotatorne manšete in/ali zlomov velike tuberozitete v študiji s povprečno starostjo 47,6 leta(Robinson et al. 2012)
- Nevralna poškodba aksilarnega živca in/ali drugih delov brahialnega pleteža v 13,5 %(Robinson et al. 2012)
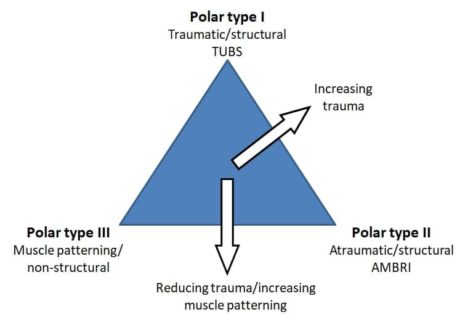 Jaggi et al. (2017) predlagajo Stanmorejevo klasifikacijo za rehabilitacijo nestabilnosti rame. Omenjajo, da k nestabilnosti rame prispevajo tako strukturne (rotatorna manšeta, površina stika, kapsulolabralni kompleks) kot tudi nestrukturne (centralni in periferni živčni sistem) komponente, in poudarjajo, da med patologijami obstaja kontinuum.
Jaggi et al. (2017) predlagajo Stanmorejevo klasifikacijo za rehabilitacijo nestabilnosti rame. Omenjajo, da k nestabilnosti rame prispevajo tako strukturne (rotatorna manšeta, površina stika, kapsulolabralni kompleks) kot tudi nestrukturne (centralni in periferni živčni sistem) komponente, in poudarjajo, da med patologijami obstaja kontinuum.Strukturni elementi so lahko prirojeno nenormalni, vsebujejo nenormalen kolagen, sčasoma pridobljene mikrotraumatske poškodbe (atraumatska struktura) ali pa so poškodovani zaradi zunanjih dejavnikov (travmatska struktura). Nestrukturni elementi so lahko prirojeno nenormalni ali pa se sčasoma pojavijo kot motnje v živčno-mišičnem nadzoru.
Razvrstitev Stanmore je naslednja:
Polje I: Travmatski (TUBS = travmatski, enostranski, Bankartova lezija, operacija)
Pol II: Atraumatski (AMBRI = atraumatski, večsmerni, dvostranski, rehabilitacijski, premik spodnje kapsule)
Pol III: Nevromišični
Epidemiologija
Shields et al. (2017) so retrospektivno pregledali zbrane zbirke podatkov o poškodbah in ugotovili, da je incidenca 21,9 izpaha na 100.000 ljudi v mestni populaciji. Poročajo o najvišji pojavnosti 42,1 in 50,9 v starostni skupini 15-24 let in ≥85 let pri moških ter 45,7 pri ženskah v starostni skupini med 65 in 74 leti.
Finhoff et al. (2004) ugotavljajo, da je več kot 75 % primerov nestabilnosti rame posledica poškodbe, preostalih 25 % pa je netravmatskih.
Blomquist et al. (2012) navajajo, da je približno 75 % nestabilnosti v anteriorni smeri, večinoma kot posledica športnih poškodb ali travme.
Posteriorne nestabilnosti predstavljajo približno 20 %, najpogosteje zaradi napadov, popadkov ali električnih udarcev, čeprav imajo lahko vlogo tudi športne poškodbe ali travme.
Preostalih 5 % večsmerne nestabilnosti se najpogosteje pojavi pri ljudeh s hipermobilnostjo.
Sledenje tečaju
- Učite se od koderkoli, kadarkoli in v svojem tempu
- Interaktivni spletni tečaji nagrajene ekipe
- Akreditacija CEU/CPD na Nizozemskem, v Belgiji, ZDA in Združenem kraljestvu
Klinična slika in pregled
Pomembno je, da v anamnezi ocenite naslednje elemente:
- Starost: pod ali nad 25 let?
- Mehanizem poškodbe: raztrgana (TUPS), obrabljena (AMBRI) ali rojena (mišični vzorci/nestrukturni)
- smer nestabilnosti: sprednja, zadnja ali več smeri
- Resnost: dislokacija ali subluksacija?
- Pogostost: primarna ali ponavljajoča se
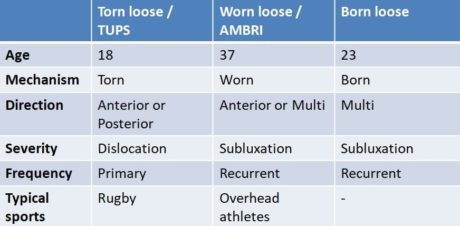
Glede na odgovore lahko bolnika umestite nekje na kontinuumu med tremi polji, kot so jih prej opisali Jaggi in sod. (2017).
Pomembno se je zavedati, da imajo psihološke komponente, kot so strah, tesnoba in izogibanje, pomembno vlogo in jih je treba prav tako oceniti.
Preizkus
Po temeljiti anamnezi, ki vključuje začetek, okoliščine, smer, pogostost in obseg, je klinični pregled prvi korak pri določanju vzorca in stopnje nestabilnosti.
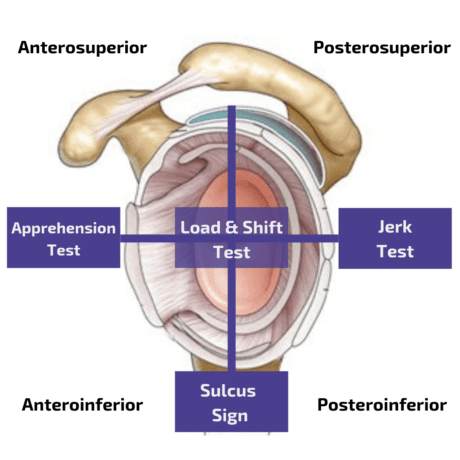
Anteriorna nestabilnost
Za oceno sprednje nestabilnosti kombinacija testa Apprehension in testa Relocation daje 67-odstotno občutljivost in 98-odstotno specifičnost, kar v bistvu potrjuje prisotnost sprednje strukturne nestabilnosti(Hegedus et al. 2012).
Preizkusu zadržanja običajno neposredno sledi preizkus premestitve:
Dodatni ortopedski test, ki se pogosto izvaja kot nadaljevanje testa za prijetje in premestitev, je test sprostitve.
Posteriorna nestabilnost
Posteriorno nestabilnost najbolje ocenimo s testom Jerk, ki je zelo natančen test z 90-odstotno občutljivostjo in 85-odstotno specifičnostjo(Kim et al. 2004). Avtorji prav tako opisujejo, da je bil boleč Jerk Test napovedni dejavnik neuspeha konzervativnega zdravljenja. Hkrati se je v skupini z nebolečim trzanjem (s pozitivnim testom zaradi trka) 93 % oseb po povprečno 4 mesecih odzvalo na rehabilitacijski program.
Drugi ortopedski testi za ugotavljanje posteriorne nestabilnosti so:
Spodnja nestabilnost
Da bi ocenili nestabilnost spodnjega dela, lahko izvedete test sulkusa ali znak sulkusa. Vendar za ta test niso znane vrednosti občutljivosti ali specifičnosti. Hkrati je test dosegel le zmerno zanesljivost med ocenjevalci z vrednostjo Kappa k=0,43 v študiji, ki so jo opravili Eshoj et al. (2018).
Drugi ortopedski test za ugotavljanje nestabilnosti spodnjega dela je Gageyjev test. Za oceno večsmerne nestabilnosti se lahko izvede preskus obremenitve in premika.
Če vaš bolnik spada v kategorijo "Born Loose", morate oceniti tudi hipermobilnost. Beightonova ocena skupaj z Brightonskimi merili je metoda za ugotavljanje, ali vaš pacient trpi za sindromom prirojene hipermobilnosti.
DVA RAZBITA MITA IN 3 BREZPLAČNE BOMBE ZNANJA

Sledenje tečaju
- Učite se od koderkoli, kadarkoli in v svojem tempu
- Interaktivni spletni tečaji nagrajene ekipe
- Akreditacija CEU/CPD na Nizozemskem, v Belgiji, ZDA in Združenem kraljestvu
Zdravljenje
Cilj fizioterapije pri zdravljenju nestabilnosti rame je ponovno vzpostaviti brezbolečinski in normalen motorični nadzor prizadete rame z uporabo več različnih tehnik, ki se uporabljajo na primeren in pravočasen način, prilagojen posameznemu bolniku. Uspešno zdravljenje je v veliki meri odvisno od pravilne klinične diagnoze, prepoznavanja anatomskih strukturnih napak in nenormalnih gibalnih vzorcev, da se lahko ustrezno oblikujejo rehabilitacijski programi(Jaggi et al. 2017).
Pri izpahih ramenskega obroča je stopnja ponovitve visoka, v nekaterih populacijah tudi do skoraj 90 %, stopnja vrnitve k aktivnostim pa nizka, včasih pod 50 %. Medtem ko se zdi, da je operacija učinkovita pri mladih moških, ki se ukvarjajo s fizično zahtevnimi športnimi dejavnostmi , Eljabu et al. (2017) poročajo o boljših rezultatih konzervativnega zdravljenja v primerjavi z operacijo v številnih drugih primerih.
Cilj neakutnega zdravljenja nestabilnosti rame je zmanjšati tveganje za ponovitev bolezni ter izboljšati bolečino in funkcijo. Fizioterapija se običajno začne po 4-12 tednih, lahko pa tudi takoj, ko bolnik lahko prenaša telesno vadbo.
V spodnjem videoposnetku vam bomo predstavili primere vaj za zgodnjo in srednjo fazo rehabilitacije, v drugem delu pa vaje in vaje za pozno fazo rehabilitacije in vrnitev v šport. Vaje za zaprto kinetično verigo prinašajo več koristi za bolnike z nestabilnostjo ramenskega obroča: Zmanjšujejo striženje in translacijo sklepov, s stiskanjem sklepov povečujejo propriocepcijo in izboljšujejo aktivacijo mišic.
V prvem delu te serije videoposnetkov smo predstavili vaje zaprte in polzaprte kinetične verige za rehabilitacijo nestabilnosti rame v zgodnji in srednji fazi rehabilitacije. V naslednjem videoposnetku bomo nadaljevali z naprednejšimi vajami zaprte verige ter odprte verige in dinamičnimi vajami.
Če bolnik prenaša vaje zaprte in polzaprte kinetične verige, lahko preide na naprednejše vaje zaprte kinetične verige in perturbacije odprte verige. To se običajno zgodi po približno dveh mesecih.
Kdaj veste, ali je pacient pripravljen na vrnitev v igro?
Na splošno morajo imeti pacienti popoln obseg gibanja brez bolečin in se morajo počutiti psihološko pripravljeni na vrnitev k športu. Poleg tega mora biti moč v vseh ravninah vsaj 90-odstotna v primerjavi z zdravo stranjo. Test, s katerim si lahko pomagate pri odločanju o vrnitvi v igro, je test ravnotežja y za zgornjo četrtino.
Nenazadnje je propriocepcija v nestabilni rami pogosto zmanjšana v primerjavi z nepoškodovano stranjo. Ocenjevanje občutka položaja ramenskega sklepa vam lahko pomaga pri odkrivanju in rehabilitaciji okvar.
Želite izvedeti več o nestabilnosti ramenskega obroča? Nato si oglejte naslednje vire:
- Physiotutors Podcast Episode 50: Nestabilna rama z Anju Jaggi
- Napovedovanje ponovne nestabilnosti rame (PRIS) po prvem travmatskem sprednjem izpahu
- Nevromišične vaje za sprednji izpah rame
- Kratkoročna učinkovitost krepitve z visoko obremenitvijo pri bolnikih s hipermobilnimi rameni
Reference
Sledenje tečaju
- Učite se od koderkoli, kadarkoli in v svojem tempu
- Interaktivni spletni tečaji nagrajene ekipe
- Akreditacija CEU/CPD na Nizozemskem, v Belgiji, ZDA in Združenem kraljestvu
Čas je, da prenehamo z nesmiselnim zdravljenjem bolečin v ramenih in začnemo zagotavljati na dokazih temelječo oskrbo


Kaj o tem tečaju pravijo stranke
- Tineke De Vries26/01/25Goede cursus. Goede cursus, gericht op de praktijk Veel geleerd. Met name wat betreft de opbouw van de oefeningenDempsey Thiele02/01/25Overzichtelijk en praktisch! Ik heb de cursus met plezier afgemaakt. Ik denk dat dit een relevante cursus is voor iedere fysiotherapeut die meer inzicht wil krijgen over de huidige evidence omtrent schouder rehabilitatie. Alle informatie wordt overzichtelijk aangeboden.
Ik kan weer kritisch aan de slag mijn patiënten te helpen in de toekomst! - Carlijn Duursma27/12/24Goede cursus Veel verdieping. duidelijke uitleg. misschien wat tekeningen toevoegen voor extra verduidelijking. Veel geleerd.Vanessa Burnet22/12/24Leerzame cursus Opfrissing van kennis wat is weg gezakt.
- Paul Mensink15/12/24Paul Mensink Visoka raven literature sestavljena tečaj, videoposnetki so odlični primeri za uporabljene tehnike in vajeFrank Kleyn12/12/24CRSP Ik kan bovengenoemde cursus zeer aanbevelen , nieuwste inzichten , zin en onzin van Subacromiale ruimte , de duidelijke vertaling naar de praktijk en de behandeltafel .
- Marty26/11/24RCRSP CURSUS Niet heel veel nieuws maar wel een goed overzicht en duidelijke uitleg over biomechanica.
Goede filmpjes van Filip en technieken ook goed uitgelegd.
Goede toetsen die de lesstof vrij compleet behandeld..
Website werkt naar mijn mening niet goed. Nogal onoverzichtelijk...
Vergt wat tijd om er mee om te gaan maar voordeel van de cursus is de gunstige prijs per accreditatie punt. Netjes.maria Kramer01/11/24Goede cursus voor rcrsp Goede cursus met veel praktische vaardigheden en oefeningen die je direct kunt toepassen, aanrader. - Erik Versluis13/08/24Bolečine v ramenu, povezane z rotatorno manšeto RCRSP Filip Struijf
Najsodobnejši tečaj in zelo uporaben za fizioterapevte, ki imajo strokovno znanje o ramenih ali želijo dodatno razviti svoje znanje na področju raziskovanja in zdravljenja bolnikov s težavami v ramenih. Prijeten dodatek je torbica na rami, v kateri lahko obdelate nedavno pridobljeno znanje.
Glavna prednost je možnost branja ponujenega gradiva in ponovnega ogleda video gradiva.Birgit Schmitz28/04/24Bolečina v rami, povezana z rotatorno manšeto RCRSP
Ik vond het een waardevolle cursus met onderbouwd wetenscahppelijk onderzoek dat ondersteunt in mijn praktisch handelen. Ik heb al een nieuwe cursus uitgezocht. 🙂 - Thijs de Jager22/04/24Bolečine v rami, povezane z rotatorno manšeto GOEDE RCRSP CURSUS.
Over het algemeen een goede cursus waarbij ik veel ben opgestoken. Goede, evidence based informatie met hier een daar wat uitleg video's die zeker helpvol waren. Het is ook fijn dat je onder de cursusonderdelen vragen kan stellen en hier een antwoord op kan verwachten van Filip zelf. 4 sterren i.p.v. 5 sterren omdat ik graag meer duidelijkheid en uitleg in video format over de oefeningen had willen zien. Er worden een hoop oefeningen getoond maar het is aan de cursist zelf om te bedenken welke in te zetten in de praktijk.Larson de Neve16/04/24Bolečine v ramenu, povezane z rotatorno manšeto DOBRA KURZIJA
Dober teoretični in praktični tečaj z vajami, ki jih lahko takoj uporabite v praksi. - Beppeke Molenaar13/04/24Bolečine v ramenu, povezane z rotatorno manšeto V celoti gledano odličen tečaj
To je zelo informativen in izčrpen tečaj.
Nekateri pravilni odgovori v kvizu se štejejo za napačne, kar je škoda.
(Komentar Physiotutors: Trenutno prenavljamo naš sistem kvizov in smo to težavo že odpravili.)Willem Zee28/01/24Bolečine v ramenu, povezane z rotatorno manšeto PRIMA CURSUS!
goed te doen, uiterst praktisch - Jason Pearson11/01/24Bolečine v ramenu, povezane z rotatorno manšeto RCRSP TEČAJ
Zelo zadovoljen s tem tečajem. Zagotavlja odličen okvir za oblikovanje strategij ocenjevanja in rehabilitacije.Michal Wajdeczko09/01/24Bolečine v rami, povezane z rotatorno manšeto Ik ben super blij ermee.
To je bilo zelo zanimivo usposabljanje. Het cursus was rijk met ge-update informatie, alles wordt volledig en transparant uitgelegd. Ik moet ook toevoegen dat deel van nuttige sets oefeningen briljant is! Veel nuttige tips en combinaties om rotator cuff pijn te kunnen verminderen en alle spieren efficiënt te trainen. Ik ben er trots op dat ik weer mijn kennis en competenties kon ontwikkelen en om mijn paciënten een professionele benadering van schoudercomplexe aandoeningen te kunnen bieden.
Super bedankt!! - Ante Houben30/12/23Bolečine v rami, povezane z rotatorno manšeto RCRSP
Ta tečaj je dobro zasnovan in temelji na trdnih dokazih. Informacije so predstavljene na strukturiran način z uporabo besedila, slik in videoposnetkov za boljše razumevanje. Poleg tega cenim poudarek tečaja na učinkovitem posredovanju teh informacij bolnikom. Vendar pa sem si želela, da bi bila vadbena terapija obsežnejša.
Naomi Tiller20/12/23Bolečine v ramenu, povezane z rotatorno manšeto RCRSP TEČAJ
Fantastičen tečaj, ki mu je enostavno slediti, je posodobljen in temelji na dokazih. Kar sem se naučila, sem lahko takoj prenesla v svoje delo, kar mi je dalo veliko več samozavesti in mi prineslo več užitka! Dobro sem osvežil, kako deluje rotatorna manšeta, bolje razumel, kako zdraviti te težave in bolje komunicirati s svojimi pacienti ter dobil navdih za vadbo (vedno cenjeno!). Na splošno zelo vesel, da sem opravil ta tečaj!
Super bedankt!! - Stijn de Loof17/12/23Bolečine v rami, povezane z rotatorno manšeto DOBRA TEORIJA, MANJ IZVAJANJA
Teoretični del tečaja mi je bil všeč. Dobra osvežitev o ramenu in rotatorni manšeti z novimi spoznanji
Nekoliko sem bil razočaran nad delom "vaje". Bili so zelo osnovni in brez pojasnil.Mehdi Benkirane24/11/23Pregledbolečin v ramenu, povezanih z rotatorno manšeto
Très bon cours, je le recommande pour se remettre à jour sur les tendinopathies de l'épaule.




