Lesão do menisco | Diagnóstico e tratamento para fisioterapeutas
Lesão do menisco | Diagnóstico e tratamento para fisioterapeutas
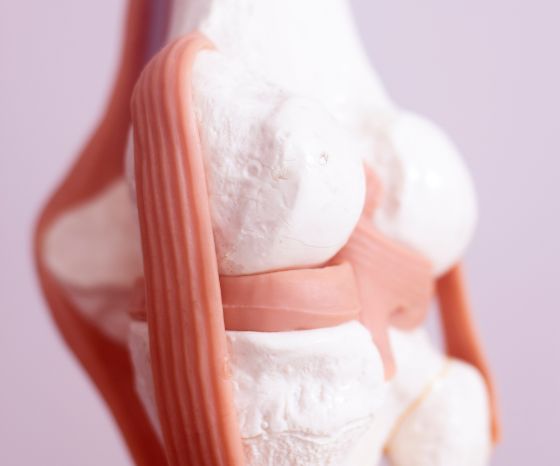
O menisco é essencial para a estabilidade, a absorção de choques, a distribuição de forças, a lubrificação do joelho e a propriocepção. (Englund et al. 2009)
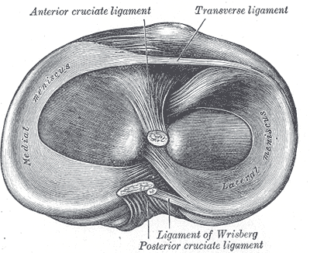
O menisco lateral tem a forma de um semi-círculo e tem uma maior superfície tibial do que o menisco medial. Tem cerca de 3 cm de largura e 3-4 cm de comprimento e está ligada à tíbia anterior e posteriormente. A fixação ligamentar do menisco lateral é menos desenvolvida, o que lhe confere maior liberdade de movimentos do que o menisco medial.
As lesões do menisco são sobretudo causadas pela rotação de um joelho fletido em extensão(Bansal et al. 2002).
Todos os movimentos que podem levar a lesões ligamentares no joelho podem também causar lesões nos meniscos(Solomon et al. 2002). Por este motivo, as lesões meniscais são frequentemente observadas em conjunto com as lesões do ligamento cruzado anterior (LCA). Em lesões agudas, o menisco lateral é mais frequentemente rasgado do que o seu homólogo medial(Smith et al. 2001). Por outro lado, o menisco medial rasga-se mais frequentemente em pacientes com joelhos crónicos com insuficiência do LCA que sofrem um novo traumatismo (Murrel et al. 2001, Keene et al. 1993, Irvine et al. 1992).
Estes diferentes cenários conduzem também a uma localização e a um tipo de rutura diferentes: No caso de uma rutura do menisco medial (com uma rutura crónica do LCA), são mais frequentes as rupturas periféricas no corno dorsal e, no caso de uma rutura do menisco lateral (no caso de uma rutura aguda do LCA), são mais frequentes as rupturas no corno dorsal ou no terço médio-lateral. (Shelbourne et al. 1991, Thompson et al. 1993, Smith et al. 2001).
Os meniscos podem ser danificados devido a um traumatismo agudo ou a uma utilização excessiva prolongada. As roturas parciais ou totais do menisco medial ou lateral são ainda classificadas em:
- As rupturas verticais/longitudinais podem evoluir para rupturas do bico do balde
- As lacerações radiais/transversais podem evoluir para lacerações em bico de papagaio
- As lacerações horizontais podem progredir para lacerações do retalho
Epidemiologia
A incidência de uma lesão do menisco que se apresenta ao médico de clínica geral está estimada em 2 em cada 1.000 doentes por ano, com um rácio homem: mulher de 2,5:1 (Belo et al. 2010). Num estudo de coorte prospetivo num contexto de cuidados primários nos Países Baixos, 35% dos doentes entre os 18 e os 65 anos com uma lesão aguda do joelho foram diagnosticados com uma rotura do menisco. No mesmo estudo, 11% tinham uma lesão combinada do LCA e do menisco, enquanto 9% tinham uma lesão combinada do ligamento colateral medial e do menisco (Kastelein et al. 2008).
Embora as rupturas traumáticas ocorram frequentemente na periferia dos meniscos e sejam observadas em doentes com menos de 30 anos, os padrões mais complexos e degenerativos tendem a ocorrer em adultos mais velhos (Poehling et al. 1990).
Deve ser mencionado que as anomalias do menisco observadas na RM parecem ser extremamente comuns também na população assintomática.
Num estudo de Beattie et al. (2005) 43 de 44 indivíduos assintomáticos com idade média de 41,1 anos (intervalo de idades 20-68) apresentaram pelo menos uma anomalia meniscal.
27 indivíduos (61,4%) apresentavam anomalias em pelo menos três das quatro regiões do joelho.
É importante acrescentar que as lesões meniscais podem levar a osteoartrite do joelho (OA), mas joelho A OA também pode levar a uma rotura meniscal espontânea através da rutura e enfraquecimento da estrutura meniscal (Englund et al. 2009). Embora a prevalência de rupturas do menisco seja muito elevada em indivíduos assintomáticos, Bhattacharyya et al. (2003) encontraram uma frequência significativamente mais elevada de lesões meniscais em indivíduos com OA sintomática. Para além disso, um estudo de Hunter et al. (2006) encontraram uma forte associação entre o dano meniscal e a perda de cartilagem.
Seguir um curso
- Aprenda onde quer que esteja, quando quiser e ao seu próprio ritmo
- Cursos interactivos em linha de uma equipa premiada
- Acreditação CEU/CPD nos Países Baixos, Bélgica, EUA e Reino Unido
Quadro clínico e exame
Uma lesão meniscal pode causar dor e edema e um bloqueio do joelho durante a flexão e a extensão.
A probabilidade de uma lesão do menisco aumenta se o doente tiver mais de 40 anos e tiver sofrido um traumatismo de rotação durante a sustentação do peso do joelho, o que impossibilita a continuação da atividade. Além disso, uma sensação de estalido durante um traumatismo torna mais provável uma rotura meniscal (Wagemakers et al. 2008).
Outros sinais e sintomas clínicos incluem (Décary et al. 2018, Wagemakers et al. 2008), :
- Localização isolada da dor medial ou difusa no joelho
- Queixa do joelho com início progressivo nas rupturas degenerativas do menisco
- Dor ligeira a intensa ao girar o joelho durante as actividades da vida diária ou desportivas
- Inchaço da articulação 12-24 horas após o traumatismo
- Sensibilidade na linha articular
- Redução da AROM
- Dor nas extremidades dos movimentos
Exame físico
Shrier et al. (2010) defendem que o exame físico das lesões meniscais é diferente dos testes de diagnóstico, uma vez que as lesões meniscais são heterogéneas na sua natureza, por exemplo, lesões posteriores vs. anteriores. Por conseguinte, os autores consideram que não se deve confiar nos valores de sensibilidade e especificidade para as lesões do menisco, mas que a escolha dos testes físicos deve basear-se na lógica subjacente à forma como os diferentes testes exercem pressão sobre as diferentes partes do menisco.
Outro teste muito comum para diagnosticar rupturas do menisco é o Teste de Appley:
Outros testes ortopédicos para avaliar a dor patelofemoral são
- Ternura na linha articular
- Sinal de salto / Teste de Finochietto
- Teste da Tessália
- Teste de Ege
- Teste do Duck Walk
- Teste de casa de repouso
O PAPEL DO VMO E DOS QUADS NA PFP
Seguir um curso
- Aprenda onde quer que esteja, quando quiser e ao seu próprio ritmo
- Cursos interactivos em linha de uma equipa premiada
- Acreditação CEU/CPD nos Países Baixos, Bélgica, EUA e Reino Unido
Tratamento
A meniscectomia ou reparação cirúrgica parcial do menisco é uma das cirurgias ortopédicas mais comuns em todo o mundo. No entanto, nas últimas décadas, este procedimento tem sido alvo de críticas, uma vez que vários ensaios aleatórios controlados demonstraram resultados igualmente satisfatórios com o tratamento conservador. Além disso, Sihvonen et al realizaram um ensaio aleatório que comparou a meniscectomia parcial artroscópica com a cirurgia simulada, que não mostrou qualquer diferença e um risco ainda ligeiramente superior de desenvolver OA do joelho 5 anos após a cirurgia. Deixem que isto se entenda por um momento.
Assim, o tratamento conservador das rupturas do menisco descrito na literatura envolve tipicamente uma combinação de aquecimento, amplitude de movimentos, força e exercícios de controlo articular/proprioceptivos realizados durante 2-3 sessões por semana ao longo de 12 semanas. Estas sessões foram supervisionadas ou efectuadas de forma independente pelo paciente. Os doentes foram avaliados com medidas de resultados validadas, tais como o KOOS, a pontuação de Lysholm para o joelho, a escala de atividade de Tegner e medições de força isocinética.
Vamos apresentar algumas progressões de exercícios para cada domínio:
Certifique-se de que identifica as necessidades específicas do seu doente. Por exemplo, para algumas pessoas, uma estocada pode ser necessária para as suas actividades de vida diária ou para o trabalho, pelo que também as deve incorporar no seu treino. Esta é também uma longa lista de exercícios e não devemos sobrecarregar os nossos doentes com uma tonelada de exercícios. Mantenha um mínimo de 3-5 exercícios.
E no caso de doentes com sintomas mecânicos, como o bloqueio ou a contração do joelho?
Sihvonen et al. (2016) compararam os resultados de 900 doentes consecutivos com doença degenerativa sintomática do joelho e rotura do menisco submetidos a meniscectomia parcial artroscópica. Em seguida, compararam os resultados de pacientes com travamento ou bloqueio mecânico do joelho e pacientes sem sintomas mecânicos. Surpreendentemente, e em óbvio contraste com o consenso prevalecente e com a maioria das recomendações das directrizes, o estudo indica que um auto-relato pré-operatório de sintomas mecânicos está efetivamente associado a um resultado menos favorável da cirurgia do que a ausência desses sintomas. De todos os doentes com sintomas mecânicos, o bloqueio ou a captura foram aliviados em apenas 53%. Ao mesmo tempo, 11% dos doentes sem sintomas mecânicos prévios sofreram bloqueio ou travamento após a cirurgia.
Uma das principais conclusões do estudo foi o facto de os sintomas mecânicos serem mais prevalentes nos doentes com OA do joelho. Estes dados sugerem que os sintomas mecânicos são de facto atribuíveis à degeneração geral do joelho, e não a uma lesão distinta, como uma rotura degenerativa do menisco.
A terapia de exercício progressivo, que consiste em exercícios neuromusculares e de força para os membros inferiores, principalmente para o quadríceps, realizados 2 a 3 vezes por semana durante 12 semanas, demonstrou ser eficaz em doentes de meia-idade com lesões degenerativas do menisco (Kise et al. 2016). Embora a eficácia de um programa de exercícios para pacientes mais jovens, com menos de 40 anos, com rupturas traumáticas do menisco ainda não tenha sido comprovada, o foco geral do exercício não é diferente em comparação com o das rupturas degenerativas.
Referências
Seguir um curso
- Aprenda onde quer que esteja, quando quiser e ao seu próprio ritmo
- Cursos interactivos em linha de uma equipa premiada
- Acreditação CEU/CPD nos Países Baixos, Bélgica, EUA e Reino Unido
Aumente o sucesso do seu tratamento em doentes com dores no joelho


O que os clientes têm a dizer sobre este curso online
- Esra06/02/25Diverte-te e é divertido! Leuke cursus. Tens uma boa relação entre o texto, o vídeo e os desenhos. É bom que o texto esteja em neerlandês.Linda Valk01/01/25Pfp syndroom cursus Um único curso gratuito, com um conteúdo duplo, tanto teórico como prático.
- Erik Plandsoen31/12/24PFP & Síndrome do coxim adiposo de Hoffa Curso completo, com utilização dupla, tanto a nível teórico como prático.Anneleen Peeters22/12/24Ótimo! Super interessante e perspicaz. Definitivamente, é uma óptima ferramenta para refrescar e expandir os teus conhecimentos anteriores.
- Ronald Dols13/12/24Curso de topo : Uma abordagem holística e moderna de um problema muito complexo.Olivier21/11/24Faz um bom curso! Faz um bom curso!
- Berfin Karagecili03/09/24Síndrome do coxim adiposoe do coxim patelar Síndrome do coxim adiposo e do coxim patelar
O meu trabalho é muito útil, com vídeos de instruções. As ferramentas de trabalho também foram úteis para que possas estar a 100% no teu lugar.Martijn de Bruijn24/05/24PATELLOFEMORAL PAIN & FAT PAD SYNDROME Foi um ótimo curso da Claire!!! Explica bem as modalidades de exame e de tratamento.
Além disso, as partes específicas do desporto foram muito úteis. - Jean-Christophe Di Ruggerio04/03/24DOR PATELLOFEMORAL E SÍNDROME DO ALMOFADA DE GORDURA Excelente curso com um especialista em joelhos!Seppe van den Audenaerde09/12/23DOR PATELO-FEMORAL E SÍNDROMA DO COXIM ADIPOSO EXCELENTE CURSO QUE ABRIU A MINHA VISÃO SOBRE A DOR NO JOELHO
Devido à forma como a Claire analisa a articulação do joelho e as articulações circundantes, aprendi muito e abri os meus olhos. Vou ver os seus outros cursos, com certeza! - Alvin Chi24/07/23DOR PATELO-FEMORAL E SÍNDROME DO COXIM ADIPOSO MELHOR RECURSO DE PFPS QUE ENCONTREI
Não posso recomendar este curso o suficiente. Deparei-me com este curso através do podcast physiotutors e o episódio da Claire intrigou-me o suficiente para comprar o curso. Como alguém que trata a PFPS todos os dias, ainda não encontrei um recurso que tente personalizar o tratamento para o doente em vez de tratar todos os doentes da mesma forma. Claire explica em pormenor como os resultados do exame físico conduzem a diferentes opções de tratamento. Gostava que este curso estivesse disponível há 10 anos. Recomendo vivamente este curso e espero que a Claire continue a contribuir com mais cursos sobre fisioterapeutas!Cesare Cambi15/06/23CURSO DEDOR PATELO-FEMORAL E SÍNDROME DO COXIM ADIPOSO ABSOLUTAMENTE FANTÁSTICO
O curso deu-me uma visão muito profunda e prática sobre os doentes com SPF. Estava cheio de dicas clínicas e práticas interessantes e importantes para uso diário, algo que eu realmente gostei e apreciei
Pessoalmente, gostei mais das secções relativas às estratégias de avaliação e às técnicas de brace e taping, mas no geral é um curso obrigatório para qualquer pessoa interessada em melhorar as suas competências no tratamento da dor no joelho. - Lorna Thornton-McCullagh14/06/23DOR PATELO-FEMORAL E SÍNDROME DO COXIM ADIPOSO GRAÇAS A CLAIRE PATELLA
Que curso brilhante. Uma colega tinha frequentado o seu curso e recomendou-mo. Nunca me apeteceu ir a Londres, por isso, quando o curso foi disponibilizado, agarrei a oportunidade. Claire P apresenta sempre material complicado de forma clara e completa, sem a pompa e circunstância normais dos fisioterapeutas. Este curso foi bem pesquisado, com provas actualizadas e bem transmitido - GRAÇAS A CLAIRE PATELLAGeorge Hill12/05/23PATELLOFEMORAL PAIN & FAT PAD SYNDROME Excelente curso ministrado por Claire Robertson, gostei imenso. Aprendi tanto! Muito bem, fisioterapeutas, continuem com o excelente trabalho que estão a fazer. - Hannah Toppets06/12/22DOR PATELO-FEMORAL E SÍNDROME DO COXIM ADIPOSO PFP E SÍNDROME DO COXIM ADIPOSO
Excelente curso com bons vídeos e informação clara sobre os objectos. Também é bom ter um pequeno questionário depois de cada capítulo. É bom saber como colocar fita adesiva e fazer reabilitação específica para o desporto.




