Zrozumienie roli fizjoterapii w leczeniu migreny

Ten wpis na blogu jest w dużej mierze oparty na naszym podcastowym wywiadzie z dr Kerstin Luedke na temat tego, co fizjoterapeuci mogą zrobić, aby pomóc pacjentom z migreną. Treść została uzupełniona dowodami naukowymi. Nie jest to w żadnym wypadku kompletny przegląd literatury naukowej na temat migreny, ale ma na celu dostarczenie ważnych informacji dla czytelnika. Miłej lektury!
Migrena to złożone zaburzenie neurologiczne charakteryzujące się nawracającymi bólami głowy, którym często towarzyszą nudności, wymioty oraz nadwrażliwość na światło i dźwięk. U wielu osób migreny mogą znacząco pogorszyć jakość życia i codzienne funkcjonowanie. Tradycyjne metody leczenia koncentrowały się głównie na interwencjach farmakologicznych, jednak rola fizjoterapii i terapii manualnej w leczeniu migreny jest coraz bardziej doceniana. W tym wpisie na blogu przedstawiamy najnowsze spostrzeżenia i wyniki badań dotyczące wkładu fizjoterapii w leczenie migreny, w oparciu o dogłębną dyskusję z dr Kerstin Luedtke, wiodącym ekspertem w tej dziedzinie.
Czym jest migrena? Definicja i podkategorie
Migrena jest zaburzeniem neurologicznym charakteryzującym się nawracającymi epizodami bólu głowy, które spełniają określone kryteria diagnostyczne. Profesor Kerstin podkreśliła, że migreny nie są zwykłymi bólami głowy spowodowanymi dysfunkcją szyi lub stresem, ale raczej wiążą się z wyraźnymi zmianami neurologicznymi, które wpływają zarówno na głowę, jak i na szerszy układ nerwowy.
Aby sklasyfikować migrenę, muszą być obecne pewne cechy kliniczne, a mianowicie następujące:
- Historia co najmniej pięciu ataków bólu głowy spełniających kryteria 2 i 4 (patrz poniżej)
- Ataki bólu głowy trwające 4-72 godziny (nieleczone lub leczone nieskutecznie)
- Ból głowy ma co najmniej dwie z następujących czterech cech:
- jednostronna lokalizacja
- Pulsująca jakość
- umiarkowane lub silne natężenie bólu
- nasilenie lub unikanie rutynowej aktywności fizycznej (np. chodzenia lub wchodzenia po schodach)
- Podczas bólu głowy co najmniej jedno z poniższych:
- nudności i/lub wymioty
- światłowstręt i fonofobia
Kryteria te są określone w międzynarodowych systemach klasyfikacji i służą do odróżnienia migreny od innych rodzajów bólu głowy.

Podtypy migreny
Migreny można również podzielić na podtypy, w tym:
- Migrena bez aury: Najczęstsza postać, charakteryzująca się typowymi objawami bez poprzedzających objawów neurologicznych.
- Migrena z aurą: Obejmuje objawy neurologiczne, takie jak zaburzenia widzenia, zmiany czuciowe lub osłabienie ruchowe poprzedzające fazę bólu głowy.
- Przewlekła migrena: Zdefiniowany jako występowanie 15 lub więcej dni z bólem głowy w miesiącu, przy czym co najmniej osiem dni spełnia kryteria migreny.
- Migrena przedsionkowa: Charakteryzuje się epizodami zawrotów głowy i zaburzeń równowagi, które mogą występować z bólem głowy lub bez niego.
Pełną listę podtypów migreny i związanych z nimi objawów można znaleźć na stronie internetowej Międzynarodowej Klasyfikacji Bólów Głowy.
Patofizjologia migreny
Migreny reprezentują stan nadwrażliwości i dysregulacji w ośrodkowym układzie nerwowym, obejmujący skomplikowane dysfunkcje w wielu regionach i układach mózgu. Wzajemne oddziaływanie między podwzgórzem, móżdżkiem, układem nerwu trójdzielnego i innymi obwodami nerwowymi leży u podstaw różnorodnych objawów doświadczanych podczas ataków, w tym bólu, wrażliwości sensorycznej i skutków ogólnoustrojowych. Migreny nie są zwykłymi silnymi bólami głowy, lecz złożonym schorzeniem neurologicznym o szerokim zakresie oddziaływania.
Rola podwzgórza
Często określane jako "generator migreny", podwzgórze ma kluczowe znaczenie w inicjowaniu i organizowaniu ataków migreny, szczególnie w fazie prodromalnej, czyli okresie poprzedzającym wystąpienie bólu. Badania wskazują na zwiększoną aktywność podwzgórza podczas tej fazy, co koreluje z objawami takimi jak ziewanie, zmęczenie, zmiany nastroju i apetyt na jedzenie. Te wczesne objawy sugerują, że podwzgórze działa jako centralny ośrodek kontroli, przygotowując grunt pod kaskadę zdarzeń prowadzących do migreny.
Ostatnie badania MRI wykazały, że podwzgórze wykazuje zwiększoną aktywację w odpowiedzi na bodźce wzrokowe, słuchowe i bólowe. Badania te wskazują, że podwzgórze odgrywa znaczącą rolę w przetwarzaniu różnych bodźców sensorycznych, przyczyniając się do ogólnego doświadczenia migreny.
Zaangażowanie móżdżku
Móżdżek, tradycyjnie związany z równowagą i koordynacją ruchową, również wykazuje zwiększoną aktywność u osób cierpiących na migrenę. Ta nadmierna aktywacja przyczynia się do objawów takich jak zawroty głowy, nudności i zaburzenia równowagi. Ekspozycja na ruch, na przykład w środowiskach rzeczywistości wirtualnej, może nasilać te efekty, podkreślając wrażliwość móżdżku u pacjentów z migreną.
Uczulenie układu nerwu trójdzielnego
Układ nerwu trójdzielnego jest kluczowy w przekazywaniu sygnałów czuciowych z głowy i twarzy i staje się nadmiernie wrażliwy podczas migreny. Ta zwiększona wrażliwość powoduje charakterystyczny pulsujący ból migrenowy. Układ nerwu trójdzielnego wchodzi w interakcje z bodźcami z innych obszarów, takich jak układ mięśniowo-szkieletowy, potencjalnie nasilając ból głowy, gdy występują takie problemy, jak napięcie szyi.
Zaburzenia przedsionkowe
Objawy przedsionkowe, w tym zawroty głowy i niestabilność, są powszechne u niektórych osób cierpiących na migrenę. Migrena przedsionkowa charakteryzuje się wyraźnymi zaburzeniami równowagi, ale nawet osoby bez tego podtypu często doświadczają subtelnej niestabilności postawy i kołysania. Zmiany w funkcjonowaniu i strukturze mózgu przyczyniają się do tych objawów, podkreślając rozległy wpływ migreny na układ nerwowy.
Typowe objawy
Objawy migreny mogą się znacznie różnić u poszczególnych osób, ale zazwyczaj przebiegają według określonego schematu:
- Faza prodromalna: Ta początkowa faza może wystąpić kilka godzin lub nawet dni przed samym bólem głowy. W tym czasie osoby mogą doświadczać subtelnych zmian, które służą jako ostrzeżenia. Typowe objawy obejmują:
- Zmiany nastroju: Zwiększona drażliwość lub poczucie euforii.
- Zmęczenie: Uczucie zmęczenia lub niskiego poziomu energii.
- Zachcianki żywieniowe: Intensywne pragnienie spożywania określonych pokarmów, często słodyczy lub węglowodanów.
- Ziewanie: Częste ziewanie może sygnalizować początek ataku.
- Faza aury (jeśli jest obecna): Jeśli schorzeniu towarzyszą aury, najczęściej objawiają się one jako zaburzenia widzenia, a rzadziej jako objawy neurologiczne lub ruchowe. Aury mogą również objawiać się bez następującego po nich ataku bólu głowy. Objawy obejmują:
- Widzenie plam, jasnych punktów, błysków światła, zygzaków
- Zaburzenia mowy (afazja)
- Mrowienie kończyn lub twarzy
- Osłabienie mięśni
- Faza ataku bólu głowy: Ta faza migreny charakteryzuje się intensywnym i często wyniszczającym bólem. Kluczowe funkcje obejmują:
- Lokalizacja: Ból głowy jest zazwyczaj jednostronny, dotyczy jednej strony głowy, ale może rozprzestrzeniać się na obie strony.
- Jakość bólu: Ból jest często opisywany jako pulsujący lub pulsujący i może mieć natężenie od umiarkowanego do silnego.
- Objawy towarzyszące: Wiele osób doświadcza nudności i wymiotów, a także znacznej wrażliwości na światło (światłowstręt) i dźwięki (fonofobia). Może to utrudniać normalne funkcjonowanie podczas ataku, ponieważ codzienne dźwięki i światła stają się przytłaczające.
- Faza postdromowa: Po wystąpieniu bólu głowy może wystąpić okres rekonwalescencji, który może trwać od kilku godzin do kilku dni. Objawy w tej fazie mogą obejmować:
- Zmęczenie: Utrzymujące się uczucie wyczerpania.
- Zmiany nastroju: Poczucie ulgi lub odwrotnie, obniżony nastrój lub drażliwość.
- Trudności poznawcze: Problemy z koncentracją lub pamięcią.
Częstość występowania, czynniki ryzyka i czynniki wyzwalające
Migrena dotyka znaczną część populacji, a szacunki wskazują, że około 15% dorosłych doświadcza migreny. Częstość występowania różni się w zależności od płci, przy czym kobiety są trzy razy bardziej narażone na migreny niż mężczyźni. Liczba ta jest jednak niepewna, ponieważ nie jest jasne, czy mężczyźni rzadziej szukają pomocy medycznej w przypadku migreny. Różne czynniki ryzyka i wyzwalacze przyczyniają się do prawdopodobieństwa wystąpienia migreny, w tym:
- Stres: Podczas gdy osoby z migreną zazwyczaj nie doświadczają więcej stresu niż osoby bez migreny, stres wydaje się być istotnym czynnikiem wyzwalającym ataki migreny, szczególnie w okresach, które następują po zwiększonym poziomie stresu. Wiele osób cierpiących na migrenę zgłasza, że doświadcza czegoś, co nazywają "weekendowymi bólami głowy".
- Pogoda: Wiele osób cierpiących na migrenę często twierdzi, że zmiany warunków pogodowych wywołują u nich epizody migreny; jednak badania nie były jeszcze w stanie tego potwierdzić.
- Genetyka: Rodzinne występowanie migreny zwiększa ryzyko.
- Inne czynniki środowiskowe: Narażenie na jasne światło i silne zapachy może wywoływać ataki.
Migreny zazwyczaj rozpoczynają się w okresie dojrzewania, a pierwsze epizody pojawiają się u osób w wieku nastoletnim i zwykle towarzyszą im przez cały okres aktywności zawodowej. Czas ten stanowi poważne wyzwanie, ponieważ migreny występują głównie wtedy, gdy osoby często koncentrują się na karierze, pracy i wychowywaniu dzieci. Po osiągnięciu tego szczytu, wiele osób doświadcza stopniowego spadku częstotliwości migren wraz z wiekiem, zwłaszcza kobiety, które mogą zauważyć zmniejszenie liczby migren w okresie menopauzy.
Diagnoza
Czerwone flagi
Podczas diagnozowania migreny, pracownicy służby zdrowia muszą być czujni na "czerwone flagi", które sugerują bardziej poważną chorobę podstawową, a nie pierwotne zaburzenie bólu głowy. Te znaki ostrzegawcze obejmują:
- Thunderclap bóle głowy: Nagłe, silne bóle głowy, które osiągają maksymalną intensywność w ciągu kilku sekund i mogą wskazywać na stany takie jak krwotok podpajęczynówkowy.
- Bóle głowy, które z czasem stopniowo się nasilają: Wzorzec ten może sugerować efekt masy, taki jak guz mózgu lub inne nieprawidłowości strukturalne.
- Nowe lub pojawiające się po raz pierwszy bóle głowy u osób w wieku powyżej 50 lat: Takie bóle głowy wymagają dokładnego zbadania, ponieważ mogą wskazywać na zapalenie tętnicy skroniowej lub inne poważne schorzenia.
- Bóle głowy związane z objawami ogólnoustrojowymi: Gorączka, utrata masy ciała lub inne objawy choroby ogólnoustrojowej mogą wskazywać na infekcje lub choroby ogólnoustrojowe.
- Objawy neurologiczne: Utrzymująca się dezorientacja, deficyty ogniskowe lub drgawki wraz z bólem głowy wymagają pilnej oceny.
Aby zapewnić dokładną ocenę, często stosuje się kryteria SNOOP. Ten akronim podkreśla kluczowe obszary, które należy zbadać podczas oceny bólu głowy:
- S: Objawy ogólnoustrojowe (np. gorączka, utrata masy ciała) lub wtórne czynniki ryzyka (np. rak, HIV).
- N: Objawy lub oznaki neurologiczne (np. deficyty ogniskowe, zaburzenia świadomości).
- O: Nagły lub gwałtowny początek (np. piorunujący ból głowy).
- O: Starszy wiek w momencie wystąpienia bólu głowy (zazwyczaj ponad 50 lat).
- P: Zmiana wzorca lub postępujący ból głowy, zwłaszcza jeśli różni się od zwykłej prezentacji pacjenta.
Ocena
Fizjoterapeuci są integralną częścią oceny i leczenia zaburzeń bólu głowy, zajmując się czynnikami mięśniowo-szkieletowymi, które mogą przyczyniać się do objawów pacjenta. Kompleksowe oceny fizjoterapeutyczne koncentrują się na ocenie ruchomości szyi, postawy, siły mięśni i obecności punktów spustowych. Elementy te są ściśle związane z napięciowymi bólami głowy i mogą nasilać migrenę, podkreślając znaczenie ich identyfikacji i leczenia.
Aby usprawnić i ulepszyć ten proces, opracowano znormalizowaną baterię testów (Leudke i in., 2016). Bateria ta pozwala fizjoterapeutom na systematyczną ocenę fizycznych i funkcjonalnych upośledzeń związanych z zaburzeniami bólu głowy. Choć narzędzie to jest bardzo skuteczne w identyfikacji dysfunkcji układu mięśniowo-szkieletowego, nie zostało zaprojektowane do rozróżniania różnych rodzajów bólu głowy, takich jak migreny, napięciowe bóle głowy lub klasterowe bóle głowy. Ograniczenie polega na nakładaniu się objawów fizycznych - dysfunkcja szyi, napięcie mięśni i problemy z postawą są wspólne dla różnych zaburzeń bólu głowy. Na przykład punkty spustowe i ból szyi są powszechne zarówno w napięciowych bólach głowy, jak i migrenach, co sprawia, że bateria testów jest niewystarczająca jako samodzielne narzędzie diagnostyczne.
Aby wypełnić tę lukę, kryteria klasyfikacji Międzynarodowego Towarzystwa Bólu Głowy (IHS) zapewniają wiarygodne ramy dla identyfikacji typów bólu głowy. Kryteria te pomagają fizjoterapeutom w połączeniu wyników baterii testów z szerszymi wytycznymi diagnostycznymi, umożliwiając podejmowanie świadomych decyzji o tym, czy kontynuować leczenie, czy skierować pacjenta do dalszej oceny medycznej. Takie podejście zapewnia, że osoby z pierwotnymi bólami głowy, nadającymi się do fizjoterapii, otrzymują ukierunkowaną opiekę, podczas gdy osoby z czerwonymi flagami lub złożonymi schorzeniami są kierowane do odpowiednich specjalistów medycznych.
W celu zdiagnozowania migreny, pracownicy służby zdrowia często opierają się na szczegółowym wywiadzie medycznym i badaniu fizykalnym, uzupełnionym o kryteria Międzynarodowej Klasyfikacji Bólów Głowy (ICHD). W przypadku nietypowych lub nagłych objawów można zastosować badania obrazowe, takie jak rezonans magnetyczny lub tomografia komputerowa, w celu wykluczenia innych potencjalnych przyczyn bólu głowy.
Diagnostyka różnicowa
Badania wykazały, że ponad 90% pacjentów z migreną wykazuje wykrywalne dysfunkcje układu mięśniowo-szkieletowego. To znaczące odkrycie rodzi liczne pytania dotyczące związku między tymi dysfunkcjami a atakami migreny. Czy te problemy mięśniowo-szkieletowe są czynnikiem wywołującym migrenę, czynnikiem przyczyniającym się do jej wystąpienia, czy jedynie konsekwencją powtarzających się epizodów bólu głowy? Zrozumienie tego związku jest złożone i wykracza poza prostą ocenę funkcji szyjki macicy.
Podczas gdy badania podkreślały częstość występowania dysfunkcji układu mięśniowo-szkieletowego wśród pacjentów z migreną, nie rozróżniały one skutecznie migreny od szyjnych bólów głowy. Chociaż oczekiwano, że specyficzne testy mogą wyjaśnić te różnice, takie jak test zgięciowo-rotacyjny oceniający staw C1/C2 w rotacji, testy te często dają pozytywne wyniki dla obu rodzajów bólów głowy, co wskazuje na brak wyraźnego rozróżnienia.
Istotne jest jednak rozważenie roli określonych manewrów w ocenie rodzajów bólu głowy. Na przykład, jeśli pewne pozycje lub ruchy głowy - takie jak wyprost lub zgięcie boczne - wywołują typowy wzorzec bólu głowy, może to sugerować szyjny ból głowy, a nie migrenę. Niemniej jednak warto zauważyć, że ból skierowany do głowy może również występować u pacjentów z migreną, komplikując proces diagnostyczny.
Innym kluczowym aspektem różnicowania bólów głowy jest zrozumienie bólów głowy typu napięciowego (TTH). Pomimo swojej nazwy, napięcie mięśni związane z TTH nie jest czynnikiem sprawczym; jest to raczej objaw, który pojawia się w wyniku podstawowego zaburzenia bólu głowy. TTH jest klasyfikowany jako pierwotny ból głowy, pochodzący z samego mózgu. Chociaż fizjoterapeuci mogą pomóc złagodzić napięcie szyi, ważne jest, aby pamiętać, że to napięcie mięśni nie jest główną przyczyną bólu głowy.
Biorąc pod uwagę te złożoności, fizjoterapeuci powinni polegać na kryteriach klasyfikacji Międzynarodowego Towarzystwa Bólu Głowy (IHS), które koncentrują się głównie na historii pacjenta i symptomatologii. Ocena czynników mięśniowo-szkieletowych jest nadal cenna, ponieważ informuje o decyzjach dotyczących leczenia i pomaga określić, czy fizjoterapia jest odpowiednia dla pacjenta. Zrozumienie niuansów różnych rodzajów bólu głowy pozwala fizjoterapeutom na zapewnienie dostosowanych interwencji, które rozwiązują określone objawy i poprawiają wyniki pacjentów.
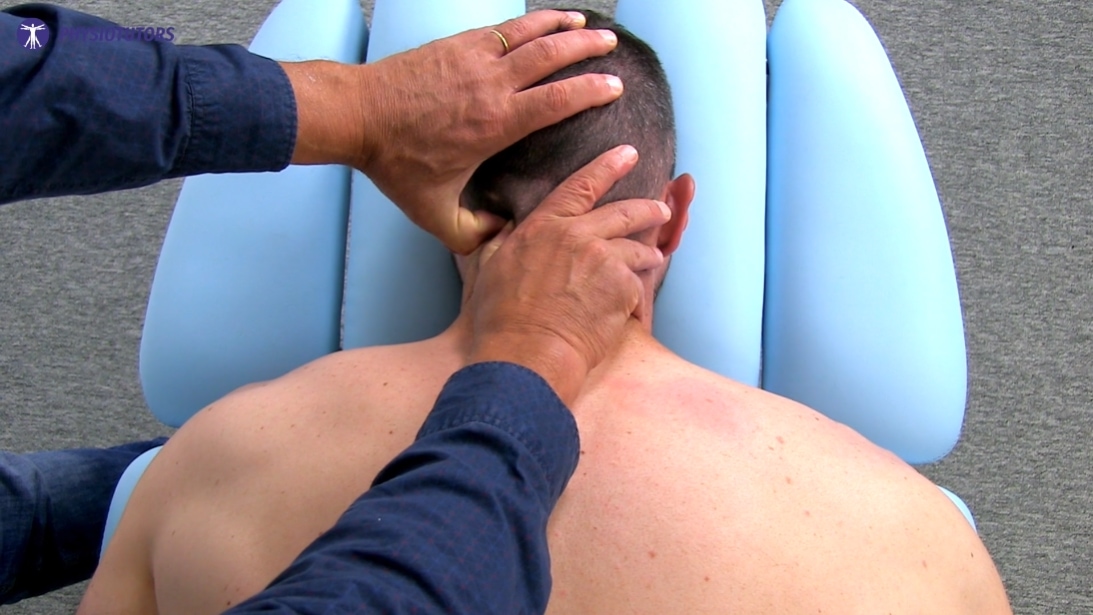
Leczenie
Fizjoterapia i terapia manualna okazały się skuteczne w leczeniu bólów głowy. Istotne jest jednak zrozumienie ich roli w szerszym kontekście leczenia migreny. Chociaż fizjoterapia może nie być lekarstwem na migrenę, z pewnością może przyczynić się do złagodzenia związanych z nią objawów i poprawy wyników leczenia.
Ważne jest, aby zdawać sobie sprawę, że migreny nie są wyłącznie problemem szyi, a zatem nie można oczekiwać, że sama fizjoterapia je rozwiąże. Pacjenci muszą zostać poinformowani o tym ograniczeniu, aby ustalić realistyczne oczekiwania. Skuteczne leczenie ostrego bólu, takie jak stosowanie tryptanów lub innych leków, pozostaje kluczowe dla osób cierpiących na migrenę i nieetyczne byłoby ograniczanie im dostępu do takich leków. Niektórzy pacjenci mogą lepiej reagować na określone metody leczenia, a leki zapobiegawcze, takie jak leki przeciwdepresyjne lub przeciwpadaczkowe, mogą być korzystne dla osób doświadczających częstszych lub cięższych ataków.
W przypadku fizjoterapeutów należy skupić się na leczeniu wszelkich istniejących dysfunkcji układu mięśniowo-szkieletowego, w szczególności szyi. Badania wskazują, że osoby z problemami szyi często doświadczają większej częstotliwości ataków migreny i większej niepełnosprawności. Zajmując się tymi dysfunkcjami, fizjoterapeuci mogą pomóc zminimalizować dodatkową nocycepcję, która może pogorszyć jakość życia.
Ostatnie badania wykazały obiecujące wyniki dotyczące wpływu interwencji fizjoterapeutycznych. Na przykład, dodanie elementów edukacyjnych do terapii manualnej zostało powiązane ze zmniejszeniem liczby dni z bólem głowy. Co więcej, porównanie terapii manualnej z ćwiczeniami aerobowymi opartymi na wytycznych wykazało, że oba podejścia doprowadziły do podobnego zmniejszenia częstotliwości bólów głowy.
Ogólnie rzecz biorąc, poniższe podejście do leczenia i zalecenia stanowią dobry punkt wyjścia w leczeniu pacjentów z migreną:
Przestrzeganie wytycznych: Leczenie powinno być zgodne z ustalonymi wytycznymi, które podkreślają wieloaspektowe podejście do leczenia migreny.
Ćwiczenia aerobowe: Wykonywanie ćwiczeń aerobowych jest korzystne dla osób cierpiących na migrenę, nawet jeśli efekty są niewielkie. Ważne jest, aby edukować pacjentów na temat czasu ćwiczeń, doradzając im unikanie aktywności fizycznej w ciągu 48 godzin poprzedzających atak migreny, jednocześnie zachęcając do regularnej aktywności aerobowej w okresach wolnych od objawów. Badania sugerują, że ćwiczenia o wyższej intensywności zapewniają lepsze wyniki niż ćwiczenia o łagodnej intensywności.
Techniki relaksacyjne: Włączenie strategii relaksacyjnych do codziennej rutyny może być pomocne. Czynności postrzegane jako relaksujące - takie jak spacery na łonie natury, spędzanie czasu z bliskimi lub po prostu poświęcenie chwili na relaks - mogą znacząco wpłynąć na poziom stresu i ogólne samopoczucie.
Nawodnienie: Podkreślanie właściwego nawodnienia jest ważne nie tylko ze względu na korzyści fizjologiczne, ale także jako świadoma praktyka, która pozwala jednostkom robić przerwy od codziennych stresorów.
Edukacja: Zapewnienie edukacji na temat neurofizjologii migreny może wzmocnić pozycję pacjentów. Zrozumienie ich stanu może zdemistyfikować objawy, zmniejszyć niepokój i uspokoić ich, że migreny nie wskazują na poważniejsze problemy zdrowotne.
Śledzenie objawów: Zachęcanie pacjentów do prowadzenia dzienniczka bólu głowy może być skutecznym sposobem monitorowania objawów i oceny wpływu różnych interwencji w czasie.
Promowanie stabilności: Pomaganie pacjentom w ustanowieniu stabilnych rutynowych czynności może pomóc w skutecznym radzeniu sobie z migrenami. Obejmuje to utrzymywanie regularnych harmonogramów posiłków i snu w celu ustabilizowania poziomu cukru we krwi i odpoczynku. Korzystne jest również stopniowe zmniejszanie stresu, zamiast pozwalać mu osiągnąć szczyt, a następnie gwałtownie spaść; na przykład zarządzanie zadaniami związanymi z pracą, takimi jak odpowiadanie na e-maile, w weekendy może pomóc w utrzymaniu bardziej stałego poziomu stresu przez cały tydzień.
W leczeniu migreny coraz większy nacisk kładzie się na perspektywę holistyczną, uznając, że czynniki fizyczne, psychologiczne i związane ze stylem życia odgrywają znaczącą rolę w leczeniu migreny. To szersze podejście odzwierciedla ewoluującą praktykę fizjoterapii w leczeniu złożonych schorzeń.
Weź udział w tym kursie już teraz!
Weź udział w kursie z ekspertem od bólu głowy i terapeutą manualnym René Castien wyłącznie na stronie Physiotutors!

Przyszłe kierunki w badaniach nad migreną
Pomimo postępów w zrozumieniu migreny, w krajobrazie badawczym pozostają znaczące luki. Jednym z kluczowych obszarów, który wymaga dalszych badań, jest rola układu mięśniowo-szkieletowego w leczeniu migreny. Mimo rosnącego uznania dla jej znaczenia, obecne wytyczne kliniczne, szczególnie w Niemczech, nie uwzględniają jeszcze fizjoterapii, terapii manualnej ani ćwiczeń fizycznych jako realnych opcji leczenia. Orędownicy w tej dziedzinie mają nadzieję, że przyszłe zmiany zajmą się tym niedopatrzeniem.
Dodatkowo, badanie mechanizmów uczenia się związanych z migreną stanowi intrygujący kierunek badań. Chociaż ważne jest, aby wyjaśnić, że osoby po prostu nie "uczą się" migreny, istnieje możliwość, że na zachowania związane z bólem mogą wpływać doświadczenia obserwacyjne. Na przykład dzieci mogą naśladować zachowania obserwowane u rodziców doświadczających migreny, co może wpływać na ich własne postrzeganie bólu i strategie radzenia sobie z nim.
Innym obiecującym obszarem badań jest dynamika efektów nocebo i placebo w leczeniu migreny. Wczesne odkrycia sugerują, że te czynniki psychologiczne mogą odgrywać bardziej zniuansowaną rolę niż wcześniej rozumiano, podkreślając złożoność leczenia bólu.
Wreszcie, istnieje pilna potrzeba przeprowadzenia kompleksowych badań RCT koncentrujących się na skuteczności fizjoterapii u pacjentów z migreną. Takie badania mogą dostarczyć cennych spostrzeżeń i potencjalnie wykazać skuteczność podejść fizjoterapeutycznych, ostatecznie przyczyniając się do bardziej holistycznych i skutecznych strategii leczenia migreny.
Referencje
Olesen, J. (2016). Od ICHD-3 beta do ICHD-3. Cephalalgia, 36(5), 401-402.

Anibal Vivanco
Fizjoterapeuta, twórca treści
NOWE ARTYKUŁY NA BLOGU W TWOJEJ SKRZYNCE ODBIORCZEJ
Subskrybuj teraz i otrzymuj powiadomienia po opublikowaniu najnowszego artykułu na blogu.







