頚部痛における肩甲骨のリポジショニングに対する反応性

はじめに
頚部痛の患者は、しばしば頚部と肩甲帯の組織の過敏性を示す。 しばしば、この部位の筋肉が緊張していると報告される。 肩甲骨周辺のいくつかの筋肉は首とつながっていたり、肩甲帯の動きに影響を及ぼしているため、よく検査される部位である。 肩甲骨の機能低下が頚部痛の危険因子であるとする研究もある。 他の研究では、慢性頚部痛患者では肩甲帯の向きのパターンが異なることがわかっている。 このような観点から、肩甲骨の位置の矯正は以前から検討されていた。 首の痛みが改善し、頸椎の可動域が広がった人もいれば、そうでない人もいた。 そのため、ワナプロムらは、「このようなことは、この先も続くだろう」と述べている。 2021年は、頚部痛患者における肩甲骨のリポジショニングの結果に基づいて、サブグループが存在するかどうかを検討した。 肩甲骨のアライメントが変化した)サンプルのほぼ75%が肩甲骨のリポジショニングにポジティブな反応を示した。 今回の研究では、著者らは肩甲骨の向きの違いによって頚部痛患者にサブグループが存在するかどうかを調べた。 第二の目的は、頚部痛において肩甲骨のリポジショニングが奏功する人と奏功しない人がいる理由を明らかにすることであった。
方法
同じ研究グループによる先行研究の一環として、横断的分析が行われた。 当初の研究では、144人が参加し、頚部痛患者を対象に肩甲骨のリポジショニングを行ったところ、107人に好転反応がみられた。 サンプルのうち、37人は臨床的に意味のある改善を経験しなかった。 今回の研究では、再ポジショニングに反応しなかったすべての人を招待した。 乱数発生器を使って、1対1の割合でこの研究の回答者が選ばれた。 対象は、過去1週間にVASで少なくとも3/10の強度の慢性頚部痛(3ヵ月以上)を有し、現在の頚部障害指数が少なくとも10/100である18~59歳の参加者である。 さらに、肩甲骨の位置が変化した兆候が見られた。
ベースライン時に頚部障害指数を記入し、肩甲骨のリポジショニングに対する反応を調べた。 簡単に説明すると、頚部痛と回旋可動域をそれぞれ11段階の数値評価尺度(NRS)とCROM装置を用いて調べた。 その後、臨床医は肩甲骨の位置を「より解剖学的に正しい」位置に修正した。 その後、首の痛みと回旋可動域を再評価した。 頚部痛に対する肩甲骨のリポジショニングは、NRSの平均変化点が2点以上、および/または頚椎回旋可動域が7°以上増加した場合に有効であると考えられた。 肩甲骨の位置は、反射マーカーを使った3D測定で評価した。
結果
今回の研究では、58人が参加に同意した。 そのうち29名は、肩甲骨のリポジショニング後に頚部痛と可動域に良好な結果を経験したことがあり、反応者であった。 29人が非応答者と分類された。 サンプルは、平均年齢38歳(±10歳)の女性が約60%を占めた。 頚部痛の強さはVASで4.1(±0.5)、頚部痛障害指数は29.0(±9.4)であった。
3D測定に基づき、2つのサブグループが同定された。 サブグループ1では、参加者はより大きな鎖骨の後退と肩甲骨の下方回旋を示した。 サブグループ2では、鎖骨の挙上が増加し、肩甲骨はより前傾し、より内旋した。 サブグループ1では頭痛の頻度が高く、頸部上部または頸部全体の痛みが多かったが、サブグループ2では頸部下部の痛みが多かった。 他のすべてのアウトカム(人口統計、頚部痛の強度、期間、障害)については、サブグループは同等であった。
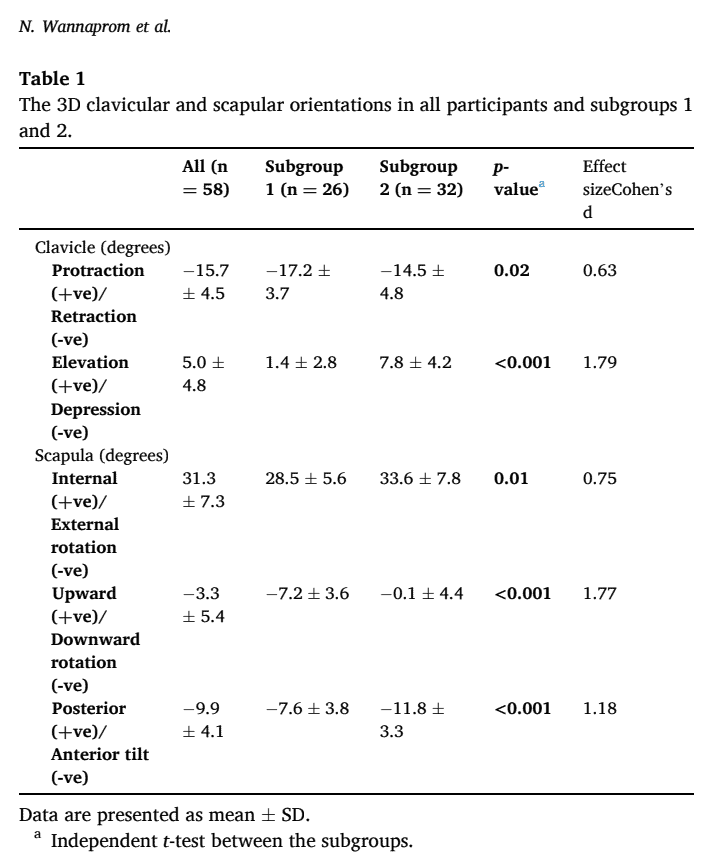
頚部痛における肩甲骨のリポジショニングに対する反応を検討したところ、サブグループ1では88.5%の参加者が肯定的な反応を示したのに対し、サブグループ2では81.2%が肯定的な反応を示さなかった。
質問と感想
この結果から何が結論づけられるだろうか? 慢性的な頚部痛を有し、頭痛を頻繁に訴え、頚部上部の痛みが強い参加者は、肩甲骨の位置を変えることを目標とした介入によく反応する可能性がある。 この研究では、肩甲骨の下方回旋と鎖骨の後退が見られた。 これは、僧帽挙筋が短く、僧帽筋上部が長く、僧帽筋3部と前鋸筋が弱いことを意味する。 挙筋がC1-C4に付着しているという事実は、これらの患者が頭痛や上頚部痛をより頻繁に訴えた理由を説明するかもしれない。 著者らは、このことが頸部上部の負荷を増加させる一因になっているのではないかと推測している。
首の痛みで肩甲骨の位置を変えるにはどうすればいいのか? ワナプロムの2021年調査はこう説明している:
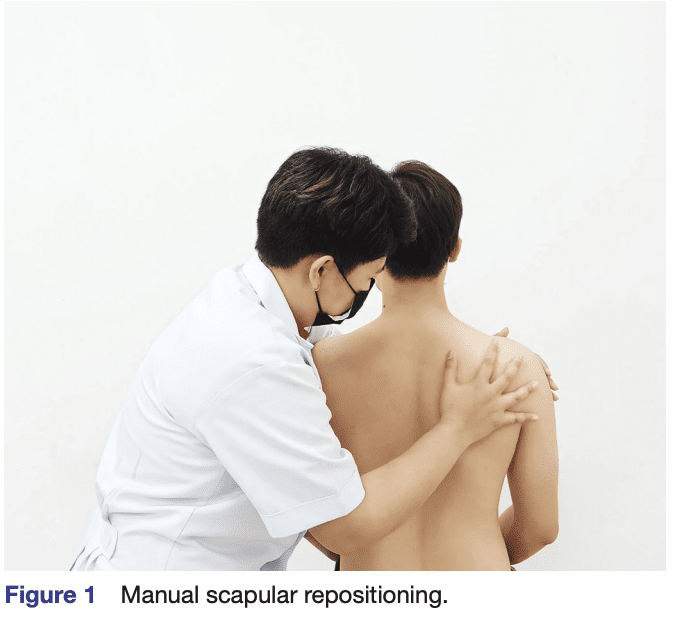
「肩甲骨の徒手整復は、最も痛みの強い側の頸部と同側で行われた(図1)。 参加者は、両手を大腿部に置き、両足を床につけた直立姿勢で座った。 頚部痛の強さと痛む側への頚部回旋範囲を、矯正前(矯正なし)と矯正後(矯正あり)の肩甲骨位で測定した。 検査者(経験豊富な理学療法士)は、まず肩甲骨の位置を観察し、次に手で評価した。 検査者は、この評価に基づいて矯正動作を行った。つまり、回転(上方/下方、前方/後方、内方/外方)および並進(上方/下方、前方/後方、前方/後方)の位置の矯正を行ったのである。 テスト中、参加者は肩甲帯の筋肉を完全に弛緩させ、いかなる代償(例えば、胸郭の伸展や回旋)もなしに座位を維持するよう求められた」。
しかし、正しい解剖学的ポジションはどのように定義されるのだろうか? Struyfらによるシステマティックレビューに基づく。 (2014)によると、肩甲骨は前頭面に対して約40°内旋させ、約10°前傾させる必要がある。 肩甲骨の内側縁は胸椎と平行でなければならない。 利き腕の肩甲骨は、利き腕でない肩甲骨よりもわずかに低く、背骨から離れているのが正常である。 上側の肩甲骨の角度はT3-T4にあり、下側の肩甲骨の角度はT7-T8-T9またはT10にある。 Wannapromによるこの研究では、解剖学的位置を決定するために以下の手順が用いられた:
「ニュートラルポジションとは、肩甲骨が背骨と平行に、胸郭の正中線から約2インチ、第2肋骨から第7肋骨の間に位置し、前方に回旋し(30◦付近)、やや下方-側方に傾斜し、肩甲骨の角度と境界線が隆起していない状態と定義した。
ご覧の通り、正しいポジションは1つではないようだ。 さらに、肩甲骨の位置が変化しているすべての人が首や肩の不定愁訴を持っているわけではないし、同様に、肩甲骨の位置が変化していることは病的なことではない。 したがって、頚部痛における肩甲骨のリポジショニングは、回旋可動域の増加や疼痛強度の減少といった良好な反応を示した場合にのみ有効であると考えられる。
この研究では、鎖骨と肩甲骨の向きを定義するために3D計測を用いたことに留意すべきである。 これはもちろん臨床では使えないし、時間がかかりすぎる。 臨床現場での方向性を評価するために、Struyfらのレビューでは、静的および半動的観察の視覚的観察が信頼できることがわかった。 (2014). もうひとつの有用な静的測定は、肩峰と壁との距離である。 上方回旋の傾斜計は、肩甲骨の動的な動きを測定するもう一つの信頼できる方法である。 しかし、この研究では静的な測定しか行っていない。
オタクな話をしよう
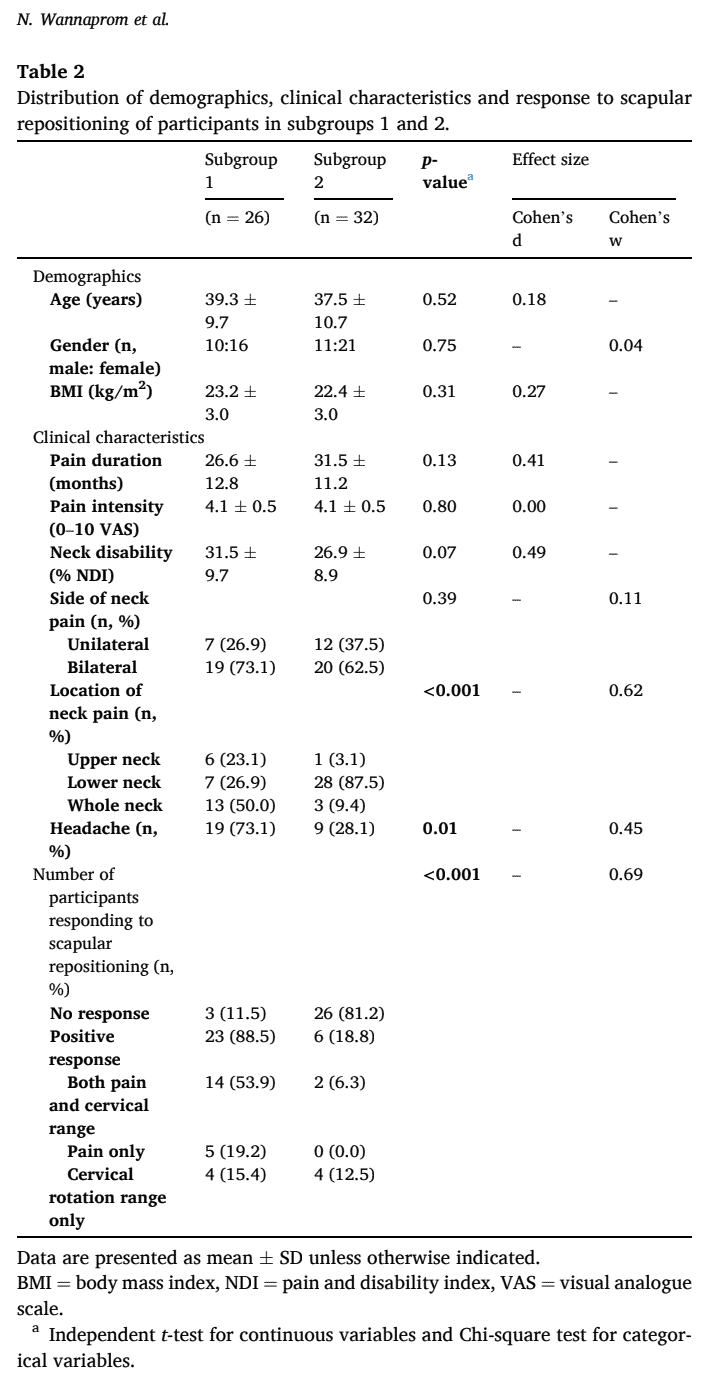
この試験の良い点は、この試験を再現するために必要な詳細な情報を提供してくれたことである。 頚部痛における肩甲骨のリポジショニングについて、ランダム化比較試験でどのような結論が出るか興味深い。 この研究では、肩甲骨の向きの違いに基づいて、頚部痛患者に2つのサブグループが存在することがわかった。しかし、重要なことは、これらのサブグループに、人口統計学、頚部痛の強度、期間、障害に違いは見られなかったことである。 つまり、解剖学的に異なる肩甲帯の向きと首の痛みの場所を除けば、人々はまったく同質であったと考えられる。 これらのサブグループは、大きなエフェクトサイズに基づいて特定された。
さらにこの試験では、クラスター分析に最低限必要なサンプル数を基準としている。 肩甲骨と鎖骨の位置の3D測定に先立ち、この手順の評価者内信頼性を調べるため、8人の参加者を分析した。 クラス内相関係数は、0.81から0.94の範囲で優れた値を示した。
持ち帰りメッセージ
この研究では、肩甲骨の向きの3D測定に基づき、慢性頚部痛患者において2つの異なるサブグループを同定した。 肩甲骨の下方回旋と鎖骨の後退が大きいグループは肩甲骨のリポジショニングに反応したが、鎖骨の挙上と肩甲骨の内旋と前傾が大きいグループは頚部痛において肩甲骨のリポジショニングに反応しなかった。 さらに、効果があった人は首上部の痛みや頭痛が多かったのに対し、効果がなかった人は首下部の痛みが多かった。 これは、そのような患者の治療法を選択する上で重要な役割を果たすかもしれない。
参考
100%無料の頭痛ホーム・エクササイズ・プログラム
頭痛に悩む患者のために、この無料ホームエクササイズプログラムをダウンロードしよう。 ただ 印刷して手渡す 自宅でこれらのエクササイズを行う



