産後の運動は腹直筋と骨盤底機能障害にどう影響するか

はじめに
骨盤底機能障害や腹直筋拡張症(DRA)は産後によくみられる症状であり、出産後長い間、女性のQOLに影響を与えることが多い。 尿失禁、骨盤臓器脱、性機能障害などの問題は持続する可能性があり、効果的なリハビリ戦略が必要となる。
運動は第一選択の治療法として広く推奨されているが、その有効性、特に産後1年間における有効性については、まだ十分な研究がなされていない。 この系統的レビューでは、骨盤底機能障害とDRAに対する運動の効果に関する最新のエビデンスを検討し、産後ケアの将来のガイドラインを形成する。
方法
人口
このレビューでは、産後1年以内の個人に焦点を当てた。 参加者が12ヵ月を超えた研究は、介入が1年前に開始された場合のみ対象とした。
介入(暴露)。
このレビューでは、産後の運動が骨盤底機能障害に及ぼす影響について、客観的に測定されたもの(トラッカーなど)であれ、主観的に測定されたもの(自己報告など)であれ、検討した。 その内容は以下の通りだ:
- あらゆる種類(筋力、有酸素、骨盤底筋など)、強度、期間-単発セッションから長期プログラムまで。
- 運動プログラム(例:骨盤底筋トレーニング)と複合介入(例:運動+バイオフィードバック)があるが、両方がある場合は運動のみの群を分析した。
- 産後1年目に開始された介入は、妊娠中に開始されたものであってもよい(ほとんどが分娩後に行われたものであればよい)。 維持期(介入後から追跡調査まで)は持続的な効果を評価し、長期効果分析(ベースラインから追跡調査まで)は累積的な効果についての洞察を提供した。
このレビューでは、骨盤底機能障害に対する運動の産後効果を、介入なし(標準ケアを含む)、最小限の接触アプローチ(オンラインプログラムや教育のみなど)、代替運動プロトコル(頻度、強度、持続時間、量、種類を変える)、積極的対照群(低強度運動プログラムなど)といったさまざまな対照条件と比較した研究が含まれている。
このように幅広い比較対象により、さまざまな実施アプローチにおける骨盤底機能障害に対する運動の有効性を包括的に評価することができた。
成果と評価方法
この研究では、尿失禁、肛門失禁、骨盤臓器脱、性機能、腹直筋拡張症(DRA)の5つの主要アウトカムを、主観的評価(症状報告のためのUrinary Distress InventoryやICIQ-UI Short Formのような有効なツールを含む)と客観的臨床評価(特にDRAの症例では直腸間距離を定量化するためのノギスや超音波画像)の両方を用いて評価した。
研究デザイン
レビューには、単一症例報告、ナラティブシンセシス、システマティックレビューを除くすべての主要研究デザインが含まれた。
研究の選択とデータ抽出
検索結果はCovidenceで重複排除された後、2人のレビュアーによって独立にスクリーニングされた。 基準を満たした論文は全文レビューが行われ、意見の相違はコンセンサスによって解決された。 2人の査読者が、専門家によって検証された標準化された書式を用いて、研究デザイン、介入、アウトカムを網羅するデータを抽出し、必要な場合は著者による問い合わせで補足した。
エビデンス評価の確実性
エビデンスの確実性は、GRADEの枠組みを用いて評価した。 ランダム化比較試験(RCT)は、確実性の高いエビデンスとして開始されたが、バイアスのリスク、間接性、矛盾、不正確性、または出版バイアスのために格下げされた。 非RCTや観察研究は、確実性の低いエビデンスとして始まったが、強い効果や用量反応関係については、格上げされる可能性がある。
2名の査読者が、修正Joanna Briggs Institute(JBI)基準を用いて独立に偏りのリスクを評価し、研究デザイン、測定精度、交絡因子、統計的方法を評価した。 意見の相違は話し合いで解決された。
研究者たちは、4つの重要な要素を検討することで、エビデンスに潜在する限界を評価した:
研究結果間の矛盾は、コクランのQ検定とI2統計量を用いて評価し、I2値が50%を超える場合は、さらなる調査が必要な実質的な異質性を示した。
間接性は、研究集団や介入プロトコールに有意な差異が存在する場合に考慮された。
不正確さが確認されたのは、研究のサンプルサイズが小さかったり(1群あたりの参加者が300人未満)、信頼区間が過度に広かったりした場合である。
出版バイアスは、少なくとも10以上の研究が含まれるメタアナリシスにおいてのみ検討した。
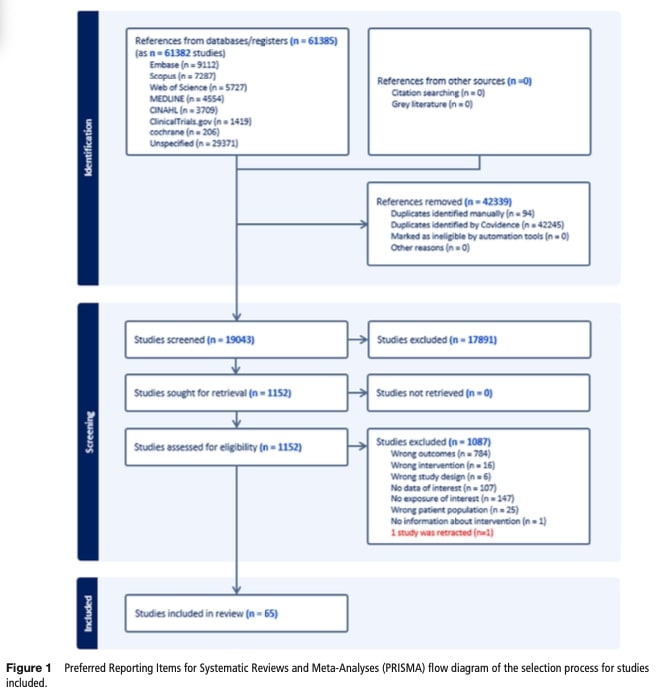
結果
骨盤底筋トレーニング
ほとんどの質の高い研究では、骨盤底筋エクササイズが検討されている。 プログラムは大きく異なる:
- 5分間の短いセッションを行う女性もいれば、毎日3回まで運動する女性もいた。
- 妊娠後期から出産後6カ月までの間に開始されるプログラム
- 大半は標的を絞った骨盤底筋体操のみを用いたが、バイオフィードバックのような特別なツールを加えたものもあった。
- 驚くべきことに、通常のフィットネスプログラム(有酸素運動や筋力トレーニングなど)をテストした研究はなかった。
腹部の回復
腹部分離症(直腸拡張症)については、28の研究が示している:
- 特定の腹筋運動が最も効果的で、骨盤底筋運動と組み合わせることもある。
- 特別なテープやバインダーなど、特別なサポートを利用したプログラムもあった。
- 運動のタイミングは、産後すぐに始めた人もいれば、1年経ってから始めた人もいる。
セッションは5~50分で、週1回から毎日行われた。
研究間のエビデンスの確実性は、高いものから非常に低いものまで様々であった。 最も頻度の高い制限は不正確さであり、その主な原因はサンプルサイズが小さく、有意な効果を検出するための統計的検出力が低下していることであった。 また、多くの研究が間接的であるとして評価を下げたが、これは運動と共同介入(バイオフィードバック、電気刺激、姿勢訓練など)を組み合わせたものが多く、運動が骨盤底機能障害に与える特定の影響を切り分けることが困難であったためである。 ほとんどのメタアナリシスでは対象研究が10件未満であったため、出版バイアスは評価できなかった。
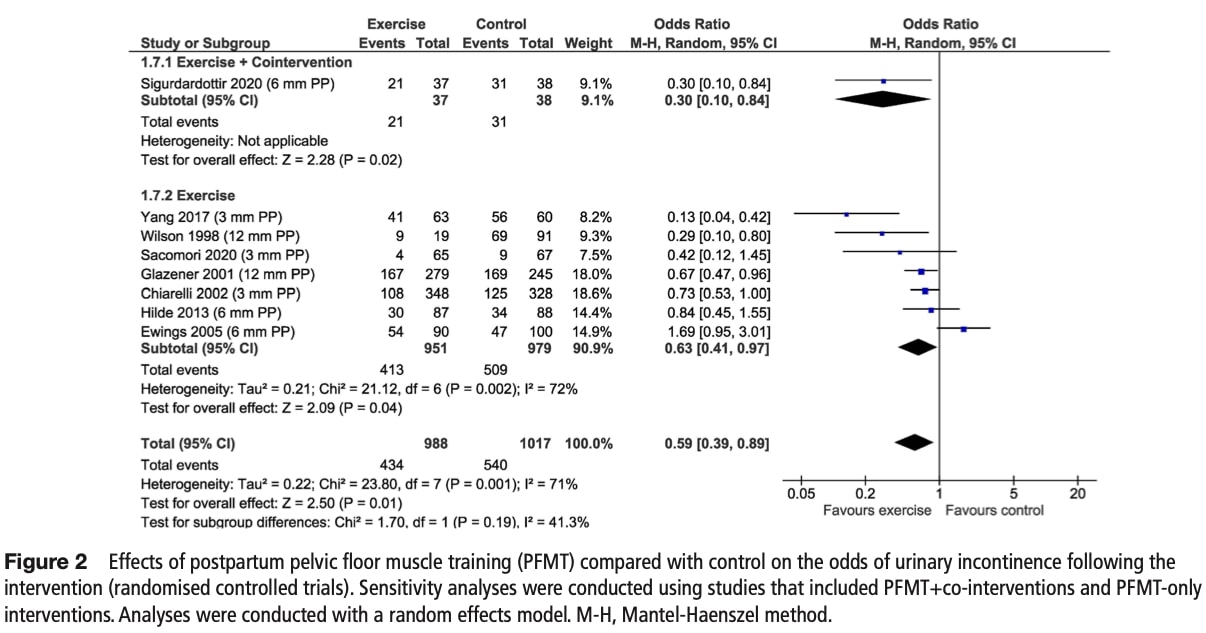
尿失禁のリスクがある:
8つのRCTの介入後分析によると、骨盤底筋トレーニングは、中程度の異質性(I2=71%)はあるものの、失禁オッズを41%有意に減少させた。 エビデンスの確実性は中程度と評価されたが、研究間で共同介入にばらつきがあるため、間接性で格下げされた。
感度分析: 骨盤底筋訓練のみ(OR 0.63)と複合介入(OR 0.30)の間に有意差はなかったが、後者の方がより強い(しかし有意ではない)効果を示した。
サブグループ分析: 統計的に意味のある差はない:
- 産後の介入時期(p=0.71)
- 分娩様式(経膣/帝王切開;p=0.74)
- 監督レベルまたはプログラムタイプ(いずれもp=0.38)
- 運動の種類と開始タイミングは、データ不足のため分析できなかった。
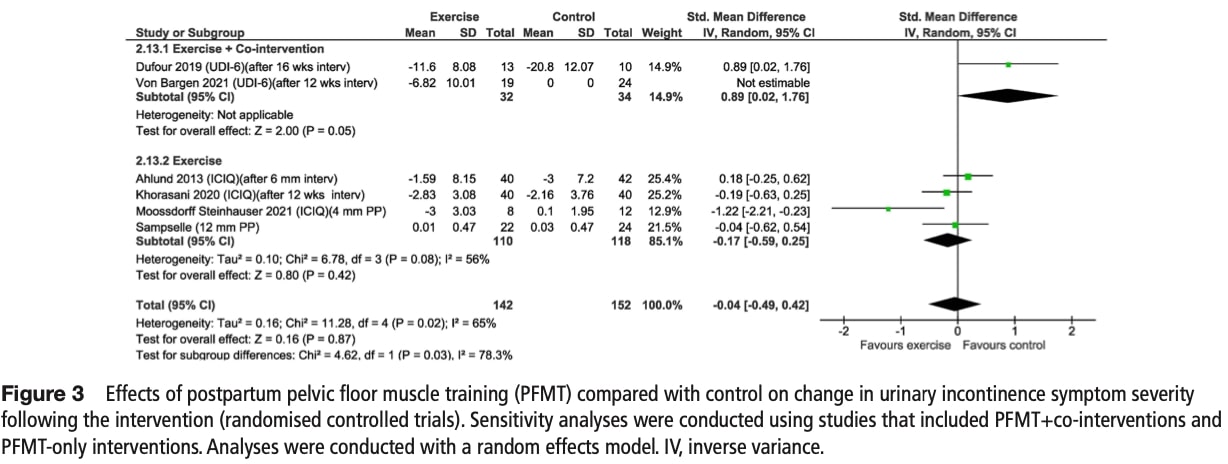
尿失禁症状の重症度の変化
プール解析では、骨盤底筋トレーニング(PFMT)による症状の重症度の有意な改善は、対照群に対して認められなかった。
感度分析
- PFMT単独では有益性は示されなかったが、複合介入(PFMT+共同介入)では有益性が示された。
治療)は、対照群に対して逆説的に症状の重篤度を増加させた(p=0.03)。 サブグループ分析
- 監督下のグループトレーニングは、重症度を有意に減少させた(SMD - 1.22、中程度の確実性)。
- 監督なしのホームプログラムでは効果はなかった。
- 投与時期や投与形態による差は認められなかった(すべてp>0.05)。
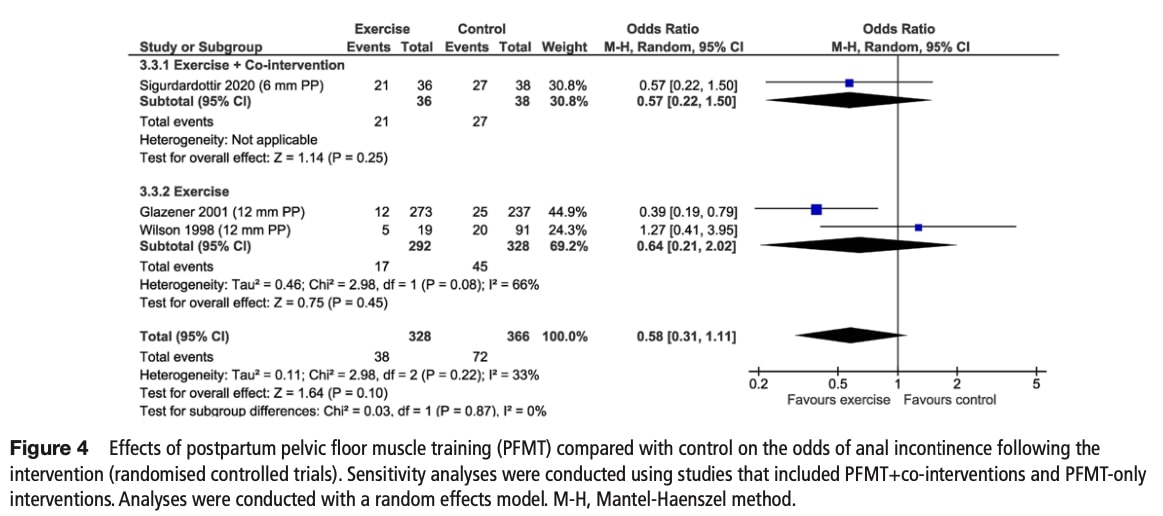
肛門失禁のリスク
介入後の解析では、PFMTによってオッズが42%減少することが示唆されたが、これは統計学的有意差には達しなかった。 エビデンスの確実性は低く、間接性と不正確さのために格下げされた。
感度分析:
- PFMTのみの介入と複合介入との間に差はなかった(p=0.87)。
サブグループ分析:
- 産後の介入時期による有意な影響は認められなかった(p=0.08)。
- その他のサブグループ(提供方法、運動の種類など)には十分なデータがなかった。
肛門失禁症状の重症度の変化
あるRCTでは、骨盤底筋訓練(PFMT)と共同介入を併用することで、肛門失禁症状が対照群よりも軽減することが明らかになった(Colorectal-Anal Distress Inventoryで測定)。
しかし、サンプル数が少ないこと、PFMT単独ではなく併用療法を用いていることから、エビデンスの確実性は低かった。 結果は潜在的な有益性を示唆しているが、統計学的有意性の狭さ(CIはかろうじてゼロを除く)と研究の限界から、結論は暫定的なものにとどまっている。 これらの知見を検証するためには、より大規模な研究が必要である。
性機能の変化。
2件のランダム化試験(n=118)では、女性性機能指数(FSFI)を用いて性機能の変化を評価した。 複合解析では、骨盤底筋トレーニング群と対照群との間に有意差は認められなかったが、矛盾が多く(I2=91%)、不正確であったため、エビデンスの確実性は非常に低かった。
感度分析の結果、相反する効果があることが判明した:
- ある研究ではPFMT単独で性機能が改善した。
- PFMT+共同介入を併用すると転帰が悪化した例もある。
- この有意差(p=0.001)は、介入のタイプが結果に決定的な影響を与えることを示唆している。
運動のみのアプローチを検討した研究が不十分であったため、サブグループ解析は実施できなかった。
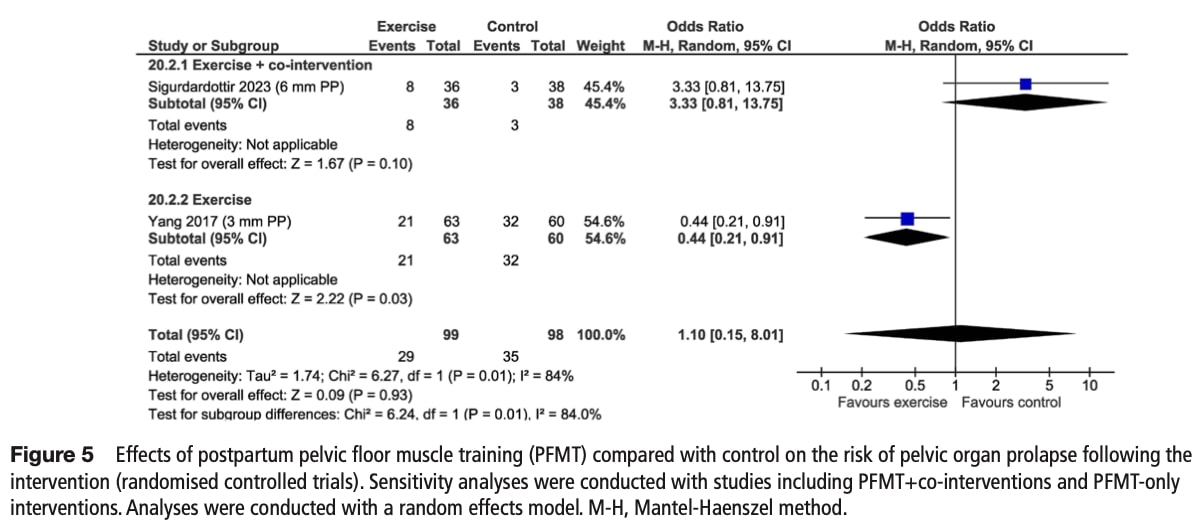
骨盤臓器脱のリスク
骨盤底筋トレーニング(PFMT)が骨盤臓器脱リスクに影響を及ぼすかどうかを2つのRCTで検討した。 プール解析の結果、PFMT+共同介入併用群と対照群との間に有意差は認められなかったが、不正確さと高い異質性(I2=84%)のため、確実性の低いエビデンスとなった。
感度分析:
- PFMT単独で脱腸オッズは56%有意に減少した。
- 複合介入は有益性を示さなかった。
サブグループ分析:
- PFMTのみの研究が1件しかないため、実施不可能である。
このことから、骨盤底筋体操のみが脱腸予防に役立つ可能性があり、他の治療法を加えるとこの利点が打ち消される可能性があることが示唆される。
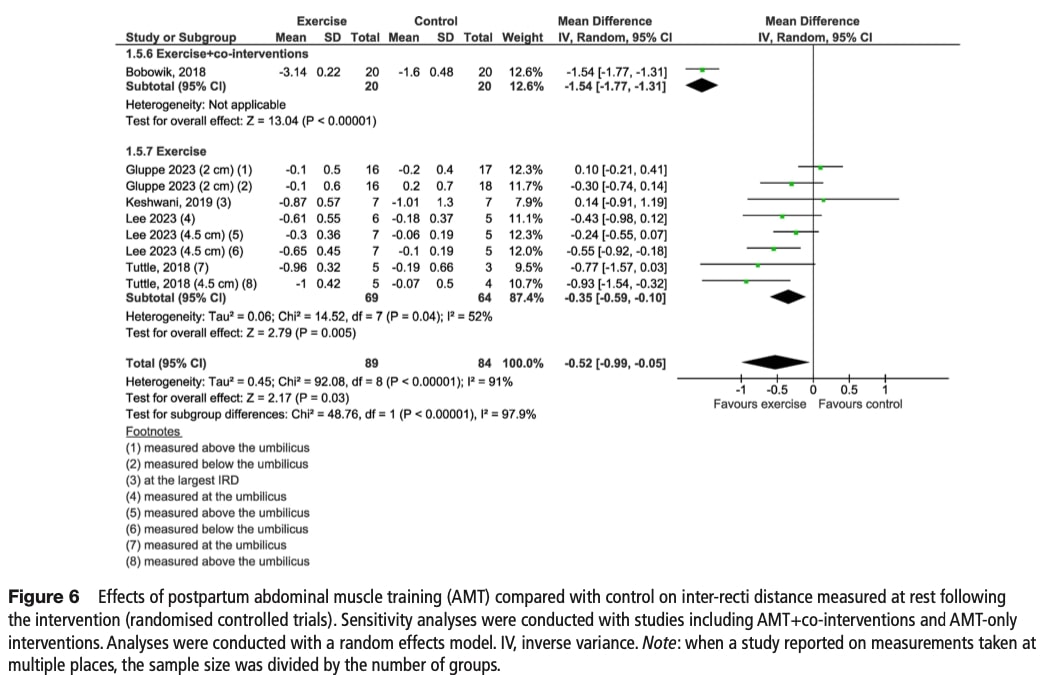
安静時の直間距離の変化
ベースライン時、平均直腸間距離(IRD)は群間でほぼ同じであり、一般集団の標準値(2.2cm)と一致していた。 介入後、腹筋トレーニングはコントロールよりもIRDを0.52cm減少させたが、間接性(共同介入にばらつきがある)と不正確性(サンプルが少ない、CIが広い)のため、エビデンスの確実性は低かった。 不均一性は非常に高かった(I2=91%)。
感度分析:
- 複合介入(トレーニング+共同療法)は、トレーニング単独(-0.35cm)よりもIRDの減少(-1.54cm)が大きかった。
- エビデンスの確かさ: 複合型は低く、トレーニング専用型は中程度である。
サブグループ分析:
- 教師なしプログラムは教師ありプログラムよりもIRDを減少させた(-0.87cm対-0.35cm;p=0.02)。
- 測定部位、運動の種類、実施方法による差はなかった(すべてp>0.05)。
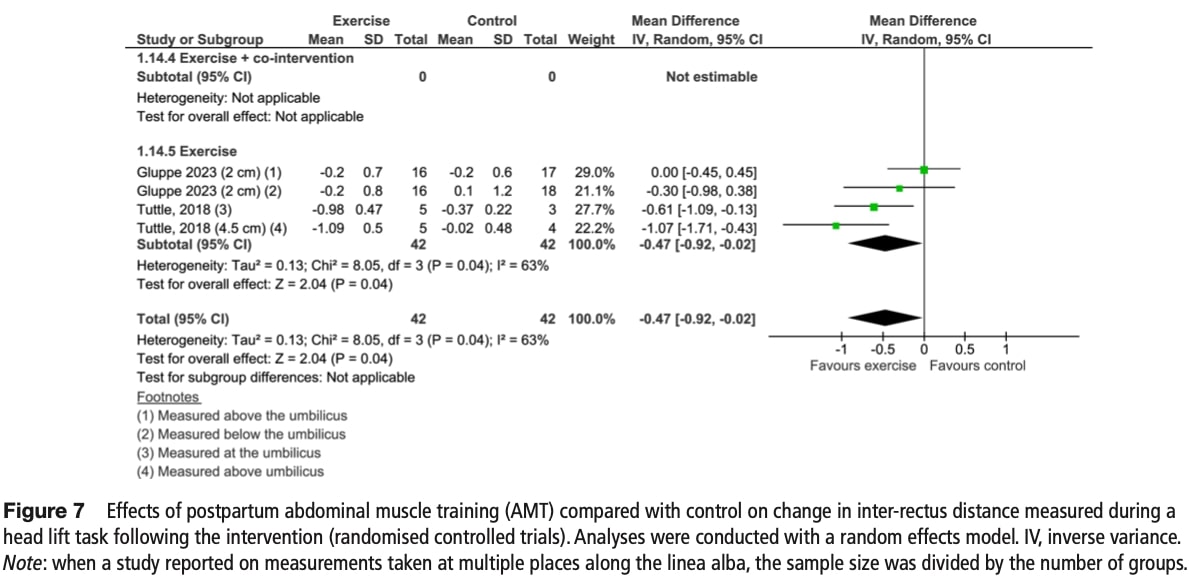
ヘッドリフト課題中に測定された直間距離の変化
ベースライン時、頭部挙上時の直腸間距離(IRD)は各群で同程度であった。 介入後、腹部トレーニングは対照群に対して0.47cm大きいIRDの減少を示し、中程度の確実性のエビデンスが示された(不正確さのため格下げ)。 不均一性は中程度であった(I2=63%)。
感度分析:
- 実施されていない(介入を併用した研究はない)。
サブグループ分析:
- 教師なし腹横筋トレーニングはIRDを有意に減少させた(-0.79cm、中程度の確実性)。
- 監視付きカールアッププログラムは有益性を示さなかった。
- 測定部位による影響はなかった(p=0.77)。
質問と感想
このシステマティックレビューでは、運動介入に関する包括基準が幅広いため、産後の骨盤底の回復に最も効果的なアプローチについて明確な結論を導き出すことは困難である。 主要な限界は、骨盤底筋トレーニング(PFMT)の潜在的な用量反応関係であり、単に運動用量(頻度、強度、持続時間)が低すぎて測定可能な効果が得られなかったために、効果を示せなかった研究がある可能性がある。
さらに、レビューされた研究は非常に異質な集団を対象としており、分娩に関連した傷害に焦点を当てたものもあれば、腰痛を伴う骨盤底機能障害のような混合型の病態を検討したものもある。 このようなばらつきは所見の一般化可能性を制限し、より良い患者分類の必要性を強調している。 今後の研究では、サブグループ(例えば、外傷による骨盤底筋損傷を持つ女性と機能的弱化を持つ女性)を区別し、誰がPFMTと他の療法との間で最も恩恵を受けるかを明らかにすべきである。
腹直筋拡張症(DRA)の臨床的に意味のあるカットオフ値の定義についてはまだ議論がある。 閾値を2.2cm以上とする研究もあるが、CTスキャンを用いた最近の研究では、直腸間距離(IRD)が3.4cm(臍上3cmで測定)までは正常範囲内であることが示されている。
本研究では、より厳格な診断基準を反映し、3.4cm以上のIRDを呈した参加者のみを対象とした。 しかし、より重度の分離症(5cm以上)の女性に対する運動介入の有効性を評価するためには、さらなる研究が必要である。
オタクな話をしよう
統計分析と叙述的統合
メタアナリシスでは、一貫して測定されたアウトカム(例:骨盤底筋力(mmHg))については平均差(MD)を用い、異なる尺度(例:さまざまな症状質問票)を用いた研究については標準化平均差(SMD)を用いた。 SMDはHedgesのgによって算出され、効果量を定量化した(0.2=小、0.5=中、0.8=大)。 失禁有病率などの二値アウトカムについては、オッズ比(OR)が介入群と対照群を比較し、OR<1が運動群に有利であった。
研究グループ分けと比較
研究者らは、ランダム化試験と非ランダム化試験を分けて、デザイン別に研究を整理した。 異なる運動プログラム(運動なし群なし)を比較した研究では、より集中的または専門的なプログラムを "介入1 "とし、より集中的でないものを "介入2 "とした。 これによって、どのアプローチがより効果的かを見極めることができた。
効果を分析する
彼らはまず、運動のみのプログラムが、運動と他の治療法(バイオフィードバックなど)を組み合わせたプログラムと異なる結果をもたらすかどうかをチェックした。 そして、産後の運動開始時期(12週以前か12週以降か)、出産方法(経膣分娩か帝王切開か)、運動の種類、腹筋離開の測定場所など、転帰に影響を及ぼす可能性のある特定の要因を調べた。
結果のばらつきに対処する
研究結果はしばしば異なっていたため、研究者らはこのばらつきがどの程度意味のあるものかを計算した(I2統計を使って)。 研究が有意に異なる場合(I2>50%)には、運動プログラムや参加者グループの違いなど、考えられる理由を調査した。 重要な差異(p<0.05)が見つかった場合、何がその差異を生み出しているのかを理解するために、その差異をさらに調査した。
腹筋測定のための特別なアプローチ
腹筋の分離を測定する研究では、同じ参加者から測定された複数の測定値を考慮するために、特別な統計的方法が用いられた。 この方法では、差異を測定誤差、同一研究内の差異、異なる研究間の差異の3種類に分けた。 これにより、彼らの結論はより正確なものとなった。
データの包含と報告
データが欠落していたり不明確な研究は数値解析から除外した。 異なる形式で結果を報告している研究(平均値ではなく中央値など)については、研究者たちは比較できるように数値を変換した。 数値で分析できない研究については、研究デザインとアウトカムごとに整理し、結果を言葉でまとめた。
メッセージ
研究によれば、骨盤底機能障害に的を絞ったエクササイズは非常に効果的であり、これらのエビデンスに基づく利点がある:
- 尿失禁のリスクが41%低下 - 骨盤底筋トレーニング(PFMT)は失禁予防に非常に効果的であることが証明された。
- 監督付きグループ・トレーニングで最高の結果を出す - 構造化された、専門家の指導によるセッションは、自宅でのエクササイズだけよりも優れた結果をもたらす。
- シンプルさが勝る - 基本的なPFMTは、バイオフィードバックや電気刺激を用いた複雑なアプローチよりも、しばしば優れた効果を発揮する。
腹直筋の場合
- 腹横筋をターゲットにする。 これらの文献レビューは、妊娠中や 妊娠後に処方すべきエクササイズの有用なアイデアを提供するかもしれない https://app.physiotutors.com/research- reviews/abdominal-strengthening-postpartum
- 非監視下プログラムの方が監視下プログラムよりも良好な結果を示すことが多いが、これは患者の治療アドヒアランスと関連している可能性がある。
- 基本的なアクティベーション・トレーニングから機能的な動きへと進む
臨床上の推奨事項
- 早めに始めよう: 産後2~3ヵ月までにPFMTを開始する
- 骨盤底機能障害が身体の知覚、参加、身体機能に与える影響を探る。
- プログレス・スマート
- 筋肉の活性化を促す静的なホールドから、患者の症状を誘発する可能性のある動きに基づいた状況下での活性化へと移行する。
- 症状に応じて調整する。
- .NETを使用して症状の変化を客観的に追跡する: Urinary Distress Inventory,Short Form, Questionnaire-Urinary Incontinence Short Form.
骨盤底機能障害と理学療法についてもっと知りたい方は、Physiotutorsのポッドキャストを聞いてほしい:
参考
チャレンジだ: 理学療法士の75%が失敗するクイズに挑戦しよう
理学療法士が知っておくべき必須知識に関する10問の短い質問に答えて、あなたの得点を調べてみよう。



