Glenohumeralis Osteoarthritis | Diagnózis és Kezelés
Glenohumeralis Osteoarthritis | Diagnózis és Kezelés
Az osteoarthritis (OA) degeneratív ízületi betegség, mely érinti az ízületi porcot, a subchondralis és periarticularis csontot, valamint a periarticularis lágyrészeket, például a szalagokat, az izmokat és a synoviát. Az OA az ízületi kellemetlenség, merevség és mozgáskorlátozás mellett radiológiai rendellenességeket is okoz, mint például osteophyta képződés, periarticularis ciszták és subchondralis sclerosis. A glenohumeralis ízületi sérülés ezen jellemzői szolgálnak a GHOA definíciójaként (Ibounig et al., 2021).
A vállfájdalommal küzdők akár 17%-ánál – ez a betegcsoport az elmúlt 40 évben megháromszorozódott – degeneratív elváltozások találhatók a glenohumeralis (GH) ízületben (Harkness et al., 2005).
Fontos megjegyezni, hogy az OA klinikai és radiológiai definíciói eltérnek. A radiológiai OA nem feltétlenül jelent tüneteket. Hasonlóképpen, az OA mint klinikai diagnózis együtt járhat enyhe vagy súlyos radiológiai elváltozásokkal (Dieppe és Lohmander 2005). Számos osztályozás létezik a radiológiai glenohumeralis osteoarthritis (GHOA) tekintetében, amelyek nem tartoznak e bejegyzés hatálya alá.
Patofiziológia
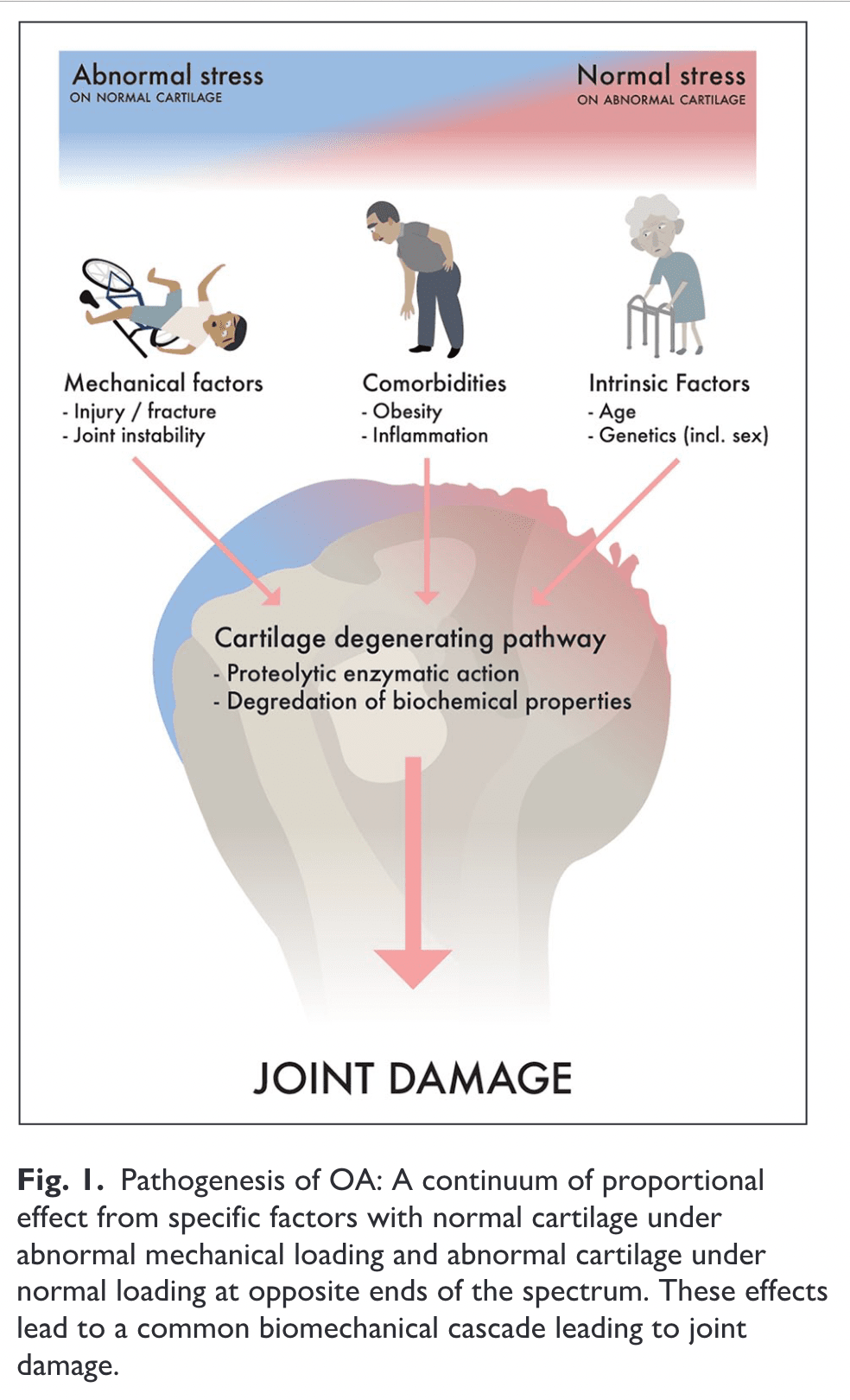
Bár mindkettő nagy mennyiségben van jelen a csontban, a porcból hiányoznak az idegek és a vérerek. A jó ízületi porc csökkenti a súrlódást, valamint elosztja a statikus és dinamikus ízületi terheléseket. A kollagénben és proteoglikánban gazdag porcállományt ritkán elszórt porcsejtek tartják fenn. Ahhoz, hogy a porc megfelelően működjön, elengedhetetlen ennek a mátrixnak a minősége. Az Osteoarthritis az ízületi porc olyan változásait okozza, amelyek magukban foglalják a mátrix progresszív proteolitikus lebontását és ugyanazon vagy enyhén eltérő mátrixkomponensek fokozott chondrocita termelését (Heinegård et al, 2004).
A GHOA-ban a leggyakoribb csontelváltozás az osteophyták képződése, mely a chondrocita stimuláció és az enchondralis ossifikáció következménye a hyalin porc és a szinoviális membrán átmeneti területén (Kerr et al., 1995).
A periartikuláris szövetek, mint például a synovium és a szubkondrális csont, sűrűn beidegzettek, és valószínűleg a nociceptív ingerek forrásai, míg az ízületi porc általában érzéketlen (Kidd és mtsai., 2004).
Éjszakai és nyugalmi fájdalmat biomechanikai eltérések vagy porckárosodás okozhatnak, melyek növelik a szubkondrális csont intraosszeális nyomását, de erre nincs bizonyított elmélet. A fájdalomérzékelést helyi és központi pályák, pszichoszociális és szocioökonómiai tényezők, valamint az ízület körüli anatómiai elemek is befolyásolják. A munkavállalói kártérítési ügyekben, ahol a követelések rosszabb eredményekkel járnak, a depresszió, a szorongás, a megküzdési mechanizmusok és az iskolai végzettség magyarázhatják a szubjektív tünetek és az ízületi károsodás radiológiai eredményei közötti eltéréseket (Summers et al., 1988, Creamer et al., 1998, Koljonen et al., 2009).
Kövesd a tanfolyamot
- Tanulj bárhol, bármikor, a saját tempódban
- Díjnyertes csapat interaktív online kurzusai
- CEU/CPD akkreditáció Hollandiában, Belgiumban, az USA-ban és az Egyesült Királyságban
Klinikai kép és vizsgálat
Ismert kockázati tényezők
Ibounig et al (2021) és Michener et al (2023) szerint:
- Életkor
- Genetika
- Glenoid dysplasia
- Elhízás (nem egyértelmű)
- Ne ess túlzásba a gyakorlatokkal
- Ízületi lazaság
- Ízületi trauma: diszlokációk, törések
- Rotátorköpeny artropátia
- Magasépítési munkálatok
- Korábbi súlyemelők és dobóatléták
- Gyulladásos artritisz
- Avaszkuláris necrosis
Klinikai kép
Idősebb pácienseknél mély, sajgó, aktivitással összefüggő ízületi fájdalom jelentkezik, jellemzően hátul; általában 60 éves kor felett, de előfordulhat korábban is. A passzív ROM korlátozása a glenohumeralis osteoarthritis (GHOA) fontos indikátora. Éjszakai és nyugalmi fájdalom is jelentkezhet. A betegség progressziója után mechanikai tünetek jelentkezhetnek, mint például akadás és reteszelés.
A glenohumeralis osteoarthritis (GHOA) korai szakaszában a fizikális vizsgálat eredményei enyhék lehetnek, de a betegség előrehaladtával egyre nyilvánvalóbbá válnak. A klinikai jelek közé tartozik a passzív mozgástartomány beszűkülése, különösen a kifelé rotáció, valamint az ízületi vonal érzékenysége tapintásra, a crepitatio és a fájdalom az ízületi mozgás során. Rotátorköpeny arthropathia diagnózisa akkor állítható fel, ha a vizsgálat izom atrófiát vagy folyadékgyülemet (más néven "folyadékjel" vagy "gejzírjel", amely akkor fordul elő, ha a glenohumeralis ízületből származó szinoviális folyadék a szubakromiális-szubdeltoid bursába szivárog) tár fel (Ibounig et al., 2021).
Diagnózis
A diagnózist a klinikai kép, a részletes kórtörténet, a fizikális vizsgálat és a képalkotó vizsgálatok kombinálásával állítjuk fel (Michener et al., 2023).
A British Elbow and Shoulder Society (BESS) a következőket javasolta: 3 hónapnál hosszabb fájdalom, nincs instabilitás, fizikális vizsgálat során nincs lokalizált AC-ízületi fájdalom, a mozgástartomány globális beszűkülése, különösen passzív kifelé rotációban a kar oldal mellett, és a röntgenfelvételek megerősítik a diagnózist (Rees et al., 2021).
Képalkotás
A GHOA diagnosztizálásához az anteroposterior vagy axillaris RX a leggyakoribb képalkotó eljárás. Az MRI hasznos lehet az alábbiakban látható differenciáldiagnózisok kizárására (Michener et al., 2023).
Differenciáldiagnózisok
- A rotátorköpeny teljes vastagságú szakadása
- Rotátorköpeny eredetű vállfájdalom
- AC-ízületi fájdalom
- Befagyott váll
- Váll instabilitás
- Parsonage Turner szindróma
- Oszteonekrózis
- RA
- Szeptikus artritisz
- Kristály okozta ízületi gyulladások
- Acromioclavicularis OA
- Neoplazma
- Plexus brachialitis
FEJLESZD A ROTÁTORKÖPENY RENDSZEREZÉSÉVEL KAPCSOLATOS TUDÁSODAT – INGYEN!

Kövesd a tanfolyamot
- Tanulj bárhol, bármikor, a saját tempódban
- Díjnyertes csapat interaktív online kurzusai
- CEU/CPD akkreditáció Hollandiában, Belgiumban, az USA-ban és az Egyesült Királyságban
Kezelés
Gyógyszeres kezelés
Számos bizonyíték támasztja alá a paracetamol szájon át történő, gyakori alkalmazását az Osteoarthritis okozta általános fájdalomcsillapításra (Bijlsma et al., 2002). Kockázatmentes és kevés mellékhatása van. A nem-szteroid gyulladáscsökkentő gyógyszerek szintén hasznosnak bizonyultak az Osteoarthritis kezelésében, mivel csökkentik a gyulladás és a synovitis által kiváltott fájdalmat. Nagy mellékhatásprofiljuk miatt azonban nem javasoltak elsővonalbeli kezelésként (Seed et al., 2009). Hasonlóképpen, az ópiát-alapú fájdalomcsillapítás nem javasolt hosszú távú használatra a kedvezőtlen hatásprofil és a függőség kockázata miatt, még akkor sem, ha bizonyítottan hatékony a fájdalom csökkentésében (Jawad et al., 2005).
Kortikoszteroid injekciók
Nincs bizonyíték a kortikoszteroid injekciók rutinszerű használatára (Gross et al., 2013).
Szupraszkapuláris idegblokád
A lapocka feletti ideg afferens rostjai sérült szövetek közé szorulhatnak, vagy túlérzékennyé válhatnak a krónikus vállpanaszokkal küzdő betegeknél tapasztalható perzisztens, fel nem oldott fájdalom következtében. Számos klinikus alkalmaz lapocka feletti idegblokádot (SSNB) az akut és perzisztens vállpanaszok kezelésére (Chang et al., 2016).
Műtét
Különböző sebészeti technikák léteznek a vállízületi osteoarthritis kezelésére. Az alábbiakban a leggyakoribbakat soroljuk fel.
Artroszkópia
Ilyenkor szóba jöhet szabadtest eltávolítás, osteophyta resectio, a porcos lebenyek vagy degeneratív szövetek eltávolítása, tokfelszabadítás, bicepsz tenotomia vagy tenodézis, szubakromiális dekompresszió és ízületi lavage. Alkalmazhatunk egy vagy több ilyen technikát fiatalabb pácienseknél, ahol az ízületi arthroplasia esetleg nem megfelelő.
A sokféle technika miatt nehéz következtetéseket levonni az eljárások hatékonyságáról.
Félízületi protézis
A hemiarthroplastia egy sebészeti eljárás, mely során a sérült humerusfejet protézisre cseréljük, miközben a beteg természetes glenoidális vápáját megőrizzük. Ezt a technikát gyakran alkalmazzuk proximális humerus töréseknél, azonban a fordított teljes vállprotézis beültetés jobb eredményt hozhat (Shukla et al., 2016, Ferrel et al., 2017).
Humeralis fej felszínpótlása
Ez a felkarcsont fejének sérült felszínét egy sima protézis implantátummal helyettesíti, megőrizve a lehető legtöbb egészséges csontot, miközben helyreállítja a váll ízületi funkcióját. Soudy et al. (2017) szerint a technika eredményei kedvezőek.
Anatómiás totál vállprotézis
Ezzel a technikával protézist helyezünk a glenoidra és a humerus fejre, létrehozva mesterséges ízületi felszíneket. Ez a sebészeti technika jó eredményeket hoz a funkció és a fájdalom tekintetében (Flurin et al., 2013).
Fordított teljes vállprotézis
Sebészeti eljárás során a sérült vállízületet protézisre cseréljük, melyben a gömb és a vápa felcserélődik, lehetővé téve a deltoidea izom számára, hogy kompenzálja a rotátorköpeny funkcióvesztését és helyreállítsa a kar mobilitását. Ezt a technikát gyakran alkalmazzuk, ha a rotátorköpeny működése súlyosan károsodott. Az eljárás funkcionális és fájdalom szempontjából jól összehasonlítható az anatómiai teljes váll arthroplasztika eredményeivel (Burden et al., 2021; Flurin et al., 2013).
Konzervatív kezelés
Számos sebészeti lehetőség létezik, de a Cochrane szisztematikus áttekintés (vállprotézis, hemiarthroplasia, artroszkópos debridement, interpozíciós arthroplasia és porcjavítás/implantátum) arra a következtetésre jutott, hogy nem ismert, hogy a GHOA miatti műtét előnyösebb-e a szokásos vagy nem sebészeti kezelésnél (Singh et al., 2011).
A gyógytorna önmagában való hatékonyságát eddig nem vizsgálták. A Guo et al. (2016) által végzett, 65 év feletti 129 beteget bevonó vizsgálatban a fájdalom és a funkció tartós javulását figyelték meg egy 3 éves utánkövetés során, egy komplex kezelési stratégia részeként.
Referenciák
Kövesd a tanfolyamot
- Tanulj bárhol, bármikor, a saját tempódban
- Díjnyertes csapat interaktív online kurzusai
- CEU/CPD akkreditáció Hollandiában, Belgiumban, az USA-ban és az Egyesült Királyságban
Mindent a merev vállról, amire szükséged lehet.



