Insertionelle Achilles-Tendinopathie: Die Wirkung der Reduzierung der Sehnenkompression

Einführung
Die Achillessehnenerkrankung ist weit verbreitet und wird als Insertions- oder Midportionstendinopathie klassifiziert. Während die Tendinopathie der mittleren Portion eher auf eine Bewegungstherapie anspricht, kann die Insertionstendinopathie der Achilles hartnäckig sein. Cook et al. (2012) schlugen vor, dass die Kompression ein Faktor sein könnte, der zu weniger optimalen Ergebnissen nach einer Bewegungstherapie bei Achillessehnenentzündung führt. Dieses Papier hat zwar eine gute Begründung, aber bis jetzt haben noch keine Studien dies gezeigt. Ziel dieser randomisierten, kontrollierten Studie war es daher, die Wirksamkeit eines Rehabilitationsprogramms mit niedriger Sehnenkompression (LTCR) im Vergleich zu einem Programm mit hoher Sehnenkompression (HTCR) zu untersuchen.
Methoden
An dieser randomisierten, kontrollierten Studie nahmen sportlich aktive Personen zwischen 18 und 60 Jahren teil, die an einer chronischen (> 3 Monate, aber weniger als 3 Jahre) Achillessehnen-Insertionstendinopathie litten. Um teilnahmeberechtigt zu sein, mussten sie im VISA-A-Fragebogen einen Wert von 80 oder weniger erreichen und mindestens zweimal pro Woche Sport treiben.
Die Diagnose einer Insertionstendinopathie der Achillessehne erforderte eine positive Palpation des Ansatzes am Fersenbein und die Reproduktion von Schmerzen während des Einbeinhüpftests. Bei der Ultraschalluntersuchung musste außerdem das Vorhandensein von intratendinösen hypoechoischen Veränderungen und/oder Sehnenverdickungen und/oder das Vorhandensein einer intratendinösen Gefäßbildung mittels Power-Doppler nachgewiesen werden. Schließlich wurden seitliche Röntgenaufnahmen unter Belastung angefertigt, um das Vorhandensein von Knochenanomalien wie einer Haglund-Deformität zu beurteilen, aber auch im Falle einer Anomalie war die Person für die Aufnahme geeignet.
Die Autoren gestalteten das LTCR-Programm so, dass die Kompression auf den Achillessehnenansatz am Fersenbein durch die Vermeidung von Dorsalflexionspositionen während der gesamten Rehabilitation minimiert wurde. Die Vergleichsmaßnahme war eine Variante mit hoher Kompression. Die Teilnehmer wurden nach dem Zufallsprinzip entweder dem LTCR- oder dem HTCR-Rehabilitationsprogramm zugeteilt und führten das Programm unter Aufsicht eines Physiotherapeuten zu Hause durch. Beide Gruppen nahmen an einem ähnlich strukturierten, progressiven Trainingsplan teil, aber die Hauptkomponenten unterschieden sich.

Die Struktur der beiden Programme war ähnlich:
- Stufe 1: Isometrische Übungen bei 50% der maximalen freiwilligen isometrischen Kontraktion (MVIC): 5 Wiederholungen von 30 Sekunden, dann 5 Wiederholungen von 60 Sekunden bei 70% MVIC.
- Stufe 2: Isometrische Übungen der Stufe 1 mit hoher Belastung jeden ersten Tag und neue isotonische Übungen am zweiten Tag. Die isotonischen Übungen begannen mit 4 Sätzen à 15 Wiederholungen bei 65 % des 1-Wiederholungs-Maximums (1RM) und gingen über zu 4 Sätzen à 6 Wiederholungen bei 85 % des 1RM.
- Stufe 3: Isometrische Übungen mit hoher Belastung jeden ersten Tag, isotonische Übungen mit hoher Belastung jeden zweiten Tag und Übungen zur Energiespeicherung und -abgabe jeden dritten Tag (beginnend mit 3 Sätzen à 10 Wiederholungen bei 75 % des 1RM und fortschreitend bis zu 3 Sätzen à 6 Wiederholungen bei 85 % des 1RM).
- Stufe 4: Lauf- und Sprungübungen jeden zweiten oder dritten Tag, an den anderen Tagen isometrische Übungen mit hoher Belastung.
Die LTCR-Gruppe führte das Programm jedoch ohne Sehnenkompression durch, indem sie die Dorsalflexion des Sprunggelenks vermied, während die HTCR-Gruppe alle Übungen in der Dorsalflexion des Endbereichs des Sprunggelenks durchführte.
DieFortschrittskriterien wurden anhand der folgenden Kriterien festgelegt:
Die Schmerzen blieben sowohl während der Übung als auch 1 Stunde nach Beendigung und am nächsten Morgen unter 5/10 NRPS, undEs gab keinen Anstieg der durchschnittlichen Schmerzen und Steifheit von Woche zu Woche, undTeilnehmer hatten mindestens 2 Wochen in jeder Phase und mindestens 1 Woche hochbelastende Übungen absolviert
Während ihrer Teilnahme an dieser RCT wurden die Teilnehmer gebeten, sehnenbelastende Sportarten in den Phasen 1-3 zu vermeiden. Die Mindestzeit bis zur Rückkehr zum Sport betrug 8 Wochen. In der Phase der Rückkehr zum Sport wurden die Teilnehmer angewiesen, zweimal pro Woche die Erhaltungsübungen der Stufen 1 und 2 durchzuführen.
Die wichtigsten Unterschiede zwischen den Gruppen:
In der LTCR-Gruppe wurden die Übungen mit eingeschränkter Dorsalflexion des Knöchels durchgeführt, in der HTCR-Gruppe mit Dorsalflexion im Endbereich. Während die LTCR-Gruppe täglich die Wadenmuskeln mit einem harten Ball massierte, wurde die HTCR-Gruppe angewiesen, die Wade täglich zu dehnen. In der LTCR-Gruppe erhielten die Teilnehmer verstellbare Fersenerhöhungen, deren Höhe in Phase 4 schrittweise reduziert wurde, während die HTCR-Gruppe diese Fersenerhöhungen nicht erhielt. Darüber hinaus erhielten beide Gruppen eine Schulung über die Insertionstendinopathie der Achillessehne, die sich mit der Pathologie selbst, dem Zusammenhang zwischen Sehnenbelastung und Schmerzen, den Vorteilen einer progressiven Bewegungstherapie zur Verbesserung der Belastbarkeit der muskulotendinösen Einheit und der Bedeutung der Schmerzüberwachung befasste. Außerdem wurden in der LTCR-Gruppe zusätzliche Informationen über die Rolle der Kompression bei der Entstehung der Insertionstendinopathie der Achillessehne gegeben und darauf hingewiesen, wie wichtig es ist, diese Belastung während der Rehabilitation zu reduzieren.
Das wichtigste Ergebnis war der 0-100 VISA-A-Fragebogen nach 12 und 24 Wochen. Der minimale klinisch wichtige Unterschied wurde mit 10 Punkten festgelegt.
Ergebnisse
Insgesamt wurden 42 Patienten eingeschlossen. 20 von ihnen wurden der LTCR-Gruppe und 22 der HTCR-Gruppe zugeordnet. Sie hatten ein Durchschnittsalter von 41,6 und 42,6 Jahren, und 70% der Bevölkerung waren männlich. Die durchschnittliche Symptomdauer betrug 46 Wochen in der LTCR- bzw. 40 Wochen in der HCTR-Gruppe. Der VISA-A-Hauptwert bei Studienbeginn betrug 60,4 in der LTCR- und 60,6 in der HTCR-Gruppe. Die meisten von ihnen (etwa 60 %) hatten zuvor keine Behandlungen, und etwa 20 % der Bevölkerung hatten bereits Physiotherapie ausprobiert.
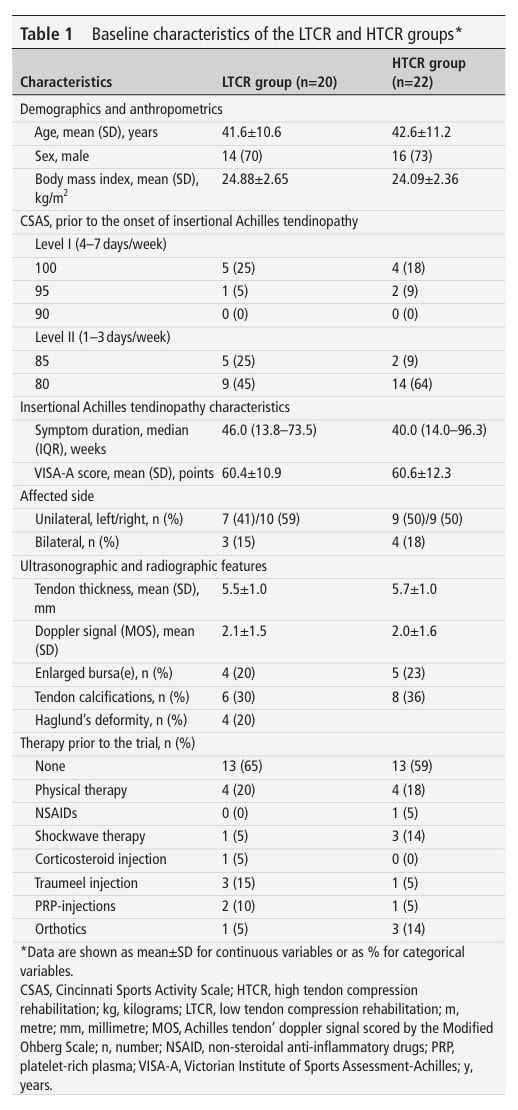
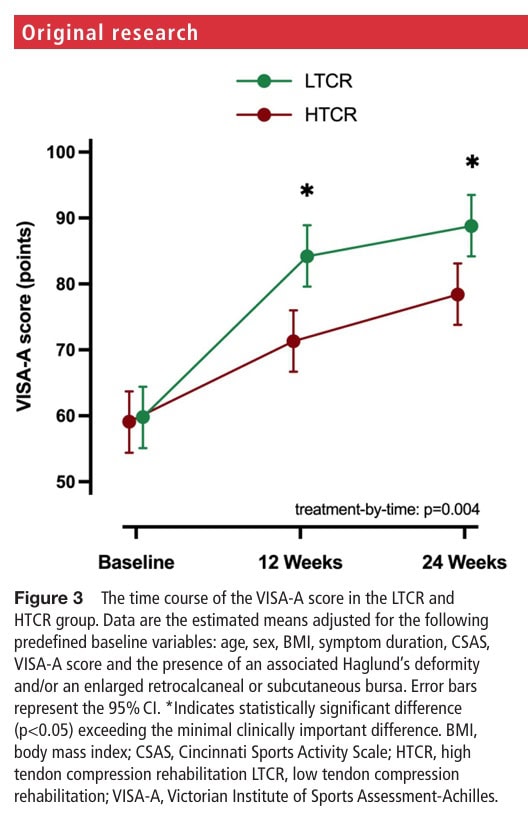
Die Analyse des primären Ergebnisses ergab einen signifikanten Interaktionseffekt, der auf einen bedeutenden Unterschied zwischen den Gruppen hinweist. In beiden Gruppen kam es zu einer Verbesserung des Schweregrads der Achillessehnen-Tendinopathie, was sich in einem Anstieg des VISA-A-Wertes zeigte. In der LTCR-Gruppe verbesserte sich der Wert von 59,8 auf 84,2 und in der HTCR-Gruppe von 59,1 auf 71,3, was zu einem signifikanten Unterschied zwischen den Gruppen von 12,9 Punkten nach 12 Wochen zugunsten der LTCR-Gruppe führte.
Der Effekt blieb über die 24 Wochen erhalten: Die LTCR-Gruppe verbesserte sich weiter auf 88,8, während die HTCR weiter auf 78,4 anstieg, was zu einem Unterschied zwischen den Gruppen von 10,4 Punkten führte, ebenfalls zugunsten der Gruppe mit niedriger Sehnenkompression.
Fragen und Gedanken
Die untere Grenze der Konfidenzintervalle für die Unterschiede zwischen den Gruppen zeigt Werte unterhalb des MCID, was bedeutet, dass der beobachtete Effekt noch unsicher ist. Bei der Betrachtung der sekundären Ergebnisse zeigte sich, dass die LTCR-Gruppe zufriedener war und häufiger zum Sport zurückkehrte, obwohl die beiden Gruppen die gleiche Trainingshäufigkeit aufwiesen.
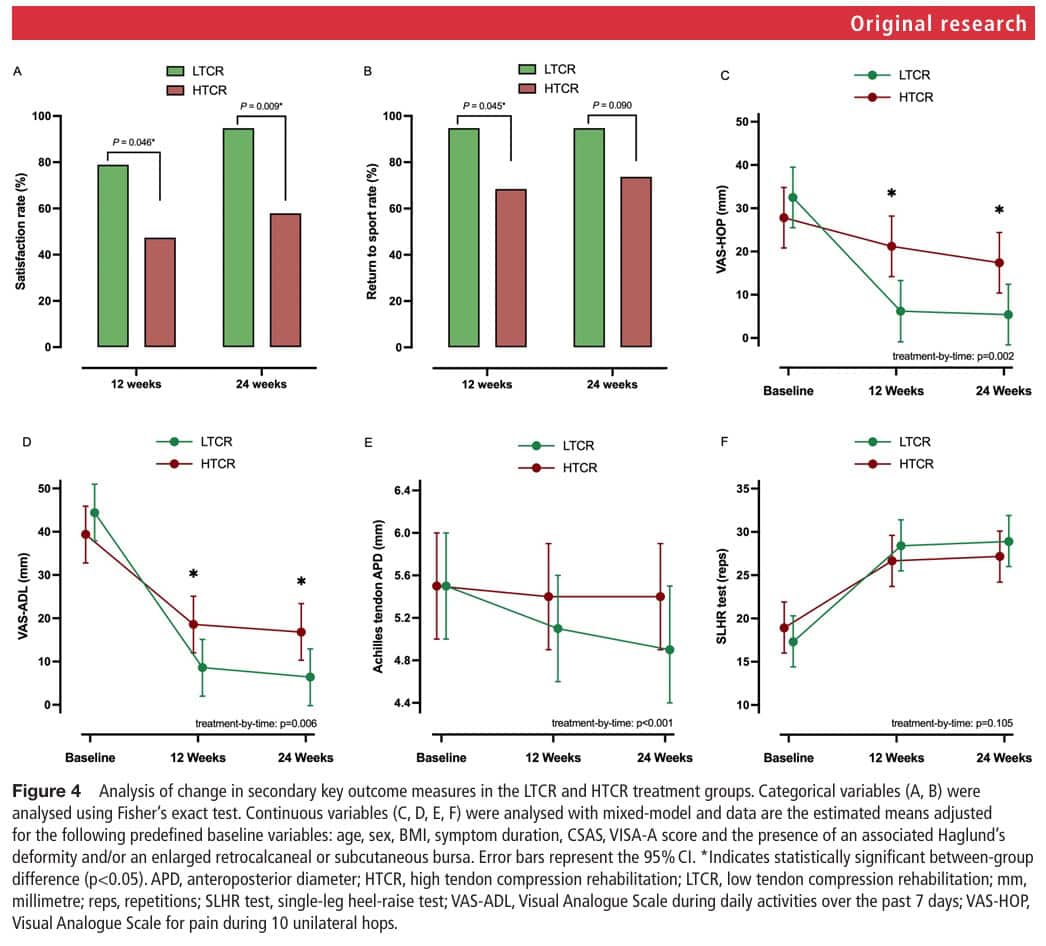
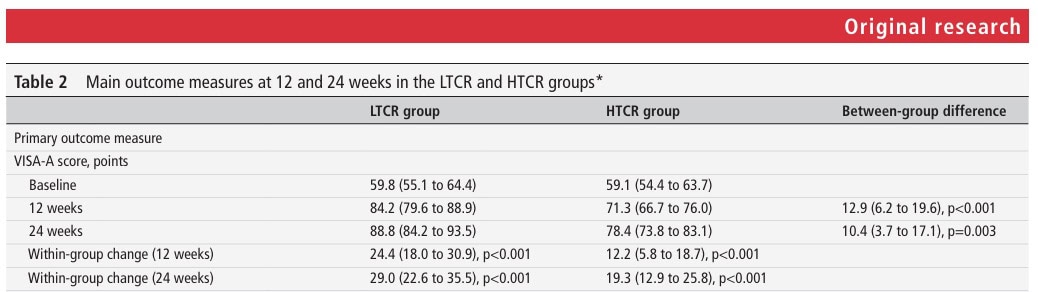
Die Wirkung war in den ersten 12 Wochen am stärksten und stagnierte zwischen 12 und 24 Wochen. Die Sehnen wurden in den ersten 12 Wochen progressiv belastet, und nach 12 Wochen wurde das Trainingsprogramm beendet. Man könnte sagen, dass eine Verlängerung der Dauer der progressiven Belastung die beobachteten Ergebnisse verbessern könnte.
Außerdem zeigten die Ultraschallauswertungen, dass nur in der LTCR-Gruppe nach 24 Wochen eine signifikante Abnahme der Sehnendicke zu verzeichnen war. Die Autoren vermuten, dass das Weglassen der Druckkomponente während der Rehabilitation die Achillessehne desensibilisieren könnte, was wiederum die Wiederherstellung der Belastbarkeit erleichtert. Gleichzeitig führen die Zugbelastungen, die während des Rehabilitationsprogramms der LTCR-Gruppe auf die Sehne ausgeübt werden, zu einer Kaskade von Effekten, bei der die fibrakartilaginäre Metaplasie zu einer geringeren Glykosaminoglykan- und Proteoglykansynthese führt, was wiederum die Flüssigkeitsansammlung in der Sehne verringert.
Talk nerdy to me
Dabei ist zu beachten, dass wir nicht sicher sind, welche Interventionskomponente zu den signifikanten Unterschieden zugunsten der LTCR-Gruppe führte. Da die LTCR-Gruppe im Gegensatz zur HTCR-Gruppe auch Fersenerhöhungen und eine Wadenmassage mit einem Therapieball erhielt, könnte die Kombination der Interventionen den Effekt beeinflusst haben, der sich nun vor allem durch die modifizierten Übungen selbst ergibt. Weitere Studien könnten die Auswirkungen der Beseitigung der Knöchel-Dorsalflexion allein untersuchen. Die Studienteilnehmer gaben an, dass sie die Maßnahmen unabhängig davon, ob sie zur LTCR- oder HTCR-Gruppe gehörten, glaubwürdig fanden und erwarteten, davon zu profitieren.
Die Verallgemeinerbarkeit der Ergebnisse der Studie ist auf sportlich aktive Teilnehmer beschränkt. Außerdem hatte die aktuelle Studienpopulation eine chronische Insertionstendinopathie, die mindestens 3 Monate andauerte, sodass eine Übertragung dieses Effekts auf eine akute Tendinopathie nicht möglich ist.
Vor kurzem wurde ein neuer Fragebogen entwickelt: der TENDINopathy Severity Assessment-Achilles (TENDINS-A). Im Gegensatz zum VISA-A, dem es an Konstrukt- und Inhaltsvalidität mangelt, erwies sich das TENDINS-A sowohl in Bezug auf die Konstruktvalidität als auch auf die ausgezeichnete Zuverlässigkeit als überlegen. Als wichtigstes von den Patienten berichtetes Maß für die Bewertung der Behinderung bei Personen mit Achillessehnenentzündung wird daher der TENDINS-A empfohlen (Murphy et al., 2024).
Botschaften zum Mitnehmen
Durch die Aufhebung der Dorsalflexion des Sprunggelenks und damit der Kompressionskomponente bei den Übungen zeigte diese Studie eine wirksame Strategie zur Verbesserung der Insertionstendinopathie der Achilles. Dieser Effekt hielt auch nach 24 Wochen an, obwohl die untere Grenze der Konfidenzintervalle auf einen unklaren Effekt hindeutet. Indem du die Ferse anhebst und während der gesamten Rehabilitation die Dehnung der Wade und die Dorsalflexion des Knöchels vermeidest, wird der Druck auf den Ansatz der Achillessehne beseitigt. Durch die schrittweise Belastung der Spannglieder in 4 Stufen wird die Tragfähigkeit allmählich wiederhergestellt.
Referenz
WORAUF SIE ACHTEN MÜSSEN, UM VERLETZUNGEN DER KNIESEHNE, DER WADE UND DES QUADRIZEPS ZU VERMEIDEN
Unabhängig davon, ob Sie mit Spitzen- oder Amateursportlern arbeiten, sollten Sie diese Risikofaktoren nicht übersehen, die sie einem höheren Verletzungsrisiko aussetzen könnten. Dieses Webinar wird Sie in die Lage versetzen, diese Risikofaktoren zu erkennen und während der Reha an ihnen zu arbeiten!



