Болка в гръдния кош | Оценка и лечение
Въведение и епидемиология
Въведение
За разлика от шийния и лумбалния гръбначен стълб, при гръдния гръбначен стълб се провеждат по-малко изследвания. По тази причина Heneghan et al. (2016) нарича гръдния отдел на гръбначния стълб "Пепеляшка".
Клинично болката в гръдния отдел на гръбначния стълб се появява между нивата C7-T1 и T12-L1 и често, но не само, се свързва с патологии като остеопороза, остеоартрит, болест на Шойерман и анкилозиращ спондилит(Briggs et al. 2009).
Повишената гръдна кифоза често се свързва с "лоша" стойка. В същото време се смята, че лошата стойка е причината за болките, които изпитва пациентът. Поради тази причина събрахме проучвания, които изследват връзката между стойката и болката, и обсъдихме резултатите от тях в следващото видео:
Въпреки всичко това има някои ситуации, в които стойката и биомеханиката имат по-голямо значение:
Епидемиология
Приблизително 5 % от пациентите, насочени към амбулаторни клиники за лечение на болка, страдат от гръдна болка (van Kleef et al. 2010). В датско проучване при хора на възраст между 20 и 71 години е установено едногодишно разпространение на болки в гръдния кош от 13 %(Leboef-Yde et al. 2009). Друго проучване на Briggs et al. (2009 г.) описва разпространението на болките в гръдния кош през целия живот между 3,7 и 77 %, като разпространението им е по-високо при младите хора и по-възрастните жени. Те съобщават също така за едногодишно разпространение, вариращо от 3 до 55 %, като при повечето професионални групи средната стойност е около 30 %.
Roquelaure и др. (2014 г.) разглеждат честотата на разпространение на болките в гръдния кош и установяват, че 5,2 на 100 мъже и 10 на 100 жени страдат от нов епизод на болки в гръдния кош. Поразително е също така, че болките в гръдната част на гръбначния стълб често са свързани с болки в кръста и врата.
Рискови фактори за развитие на гръдна болка от Roquelaure et al. (2014 г.) са по-възрастните (OR 6,0 за ≥ 50 години), високият ръст (OR 2,2), честото/продължителното навеждане на торса (OR 3,0), липсата на период на възстановяване или промяна в задачата (OR 2,0) и управлението на превозни средства (OR 2,8). При жените болките в гръдната част на гръбначния стълб са свързани с високо възприемано физическо натоварване (OR 1,9). Изненадващо, наднорменото тегло или затлъстяването намаляват риска (OR 0,5).
Все още не са публикувани проучвания за протичането на болките в гръдната част на гръбначния стълб или за прогностичните фактори, които възпрепятстват или ускоряват възстановяването.
Диагноза
Скрининг
Освен скрининга за общи "червени знаци" като рак, инфекции, фрактури и централна неврологична патология, има и "червени знаци", които са специфични за гръдната област. Освен това познаването на специфичните болкови синдроми в гръдната област е важно, тъй като за по-нататъшното лечение може да се наложи (неспешно) насочване към личния лекар или специалист по ортопедия.
Фрактури
В гръдната област за изключване на компресионна фрактура на гръдния кош трябва да се използва признакът "по гръб" в комбинация с ударния тест със затворен юмрук.
Насочена висцерална болка
Синдроми на гръдна болка
При пациентите с болка в гърдите причината за болката може да бъде доброкачествена в около 80 % от случаите, от които почти 50 % са мускулно-скелетни болки в гърдите(Stockendahl et al. 2010). По-долу ще представим клиничните признаци и симптоми на най-честите мускулно-скелетни причини за гръдна болка(Winzenberg et al. 2015):
Наред с въпроса за общите и специфичните червени знаци, както и за различните пътища, които могат да причинят пренесена болка в гръдната област, винаги трябва да преценявате дали симптомите на пациента се влияят от движението. Освен това сериозното прогресивно развитие на оплакванията на пациента може да бъде друг показател за сериозна основна патология, което налага насочване.
Източник на ноцицепция
По неофициални данни гръдният стълб се смята за често срещан източник на болка в предната част на гръдната стена при пациенти, които се явяват в общата практика, въпреки че не са ни известни данни за честотата или разпространението.
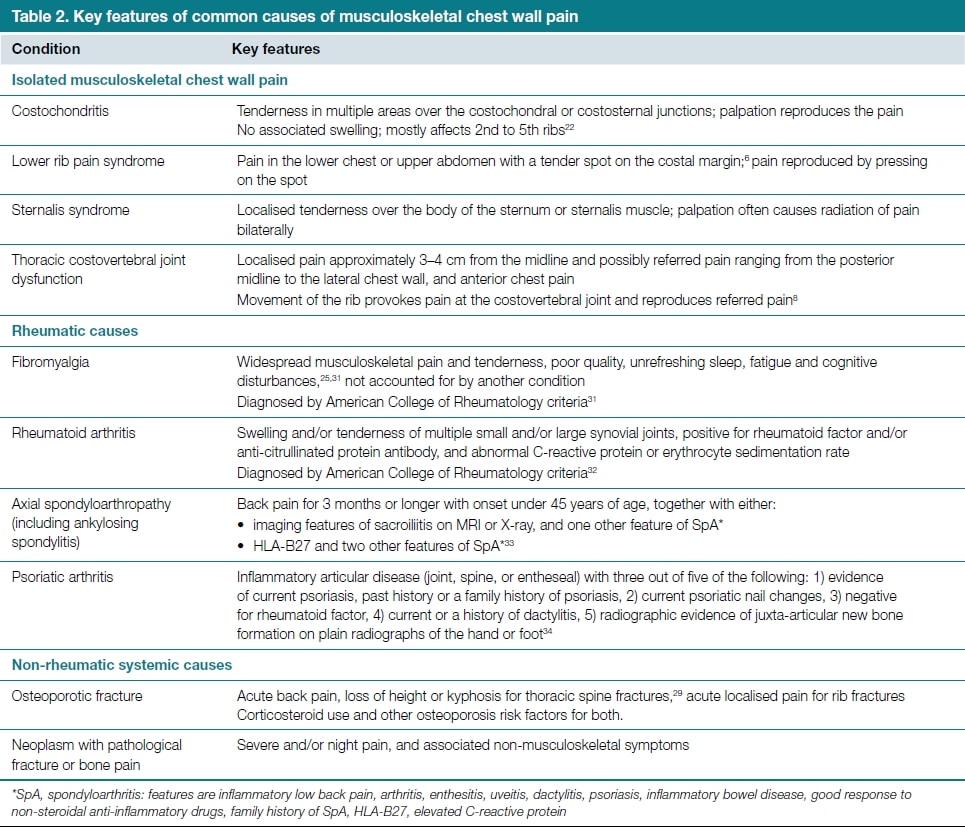
Инервацията на костовертебралните стави предполага, че болката в тези стави може да бъде пренесена в предната част на гръдния кош, но това не е проверено. Сегментните модели на насочване на гръдните междупрешленни връзки и паравертебралните мускули (инервирани от задните разклонения на гръбначните нерви) са изследвани чрез инжектиране на хипертоничен физиологичен разтвор, което е показало насочване към предната, страничната и задната част на гръдния кош, а долните гръдни сегменти - към долната част на гръдния кош(Winzenberg et al. 2015).
Dreyfuss и др. (1994 г.) оценява моделите на препращане на болката към гръдните зигапофизарни стави от T3 до T11 при асимптоматична популация. Те установиха, че моделите на евокирано препращане съответстват на значително припокриване, като повечето гръдни области споделят 3-5 различни зони на съвместно препращане. Проучването предоставя предварителни доказателства, че торакалните фасетни стави могат да бъдат източник на локална и пренесена болка. Моделите на отнесената болка изглеждат по следния начин:
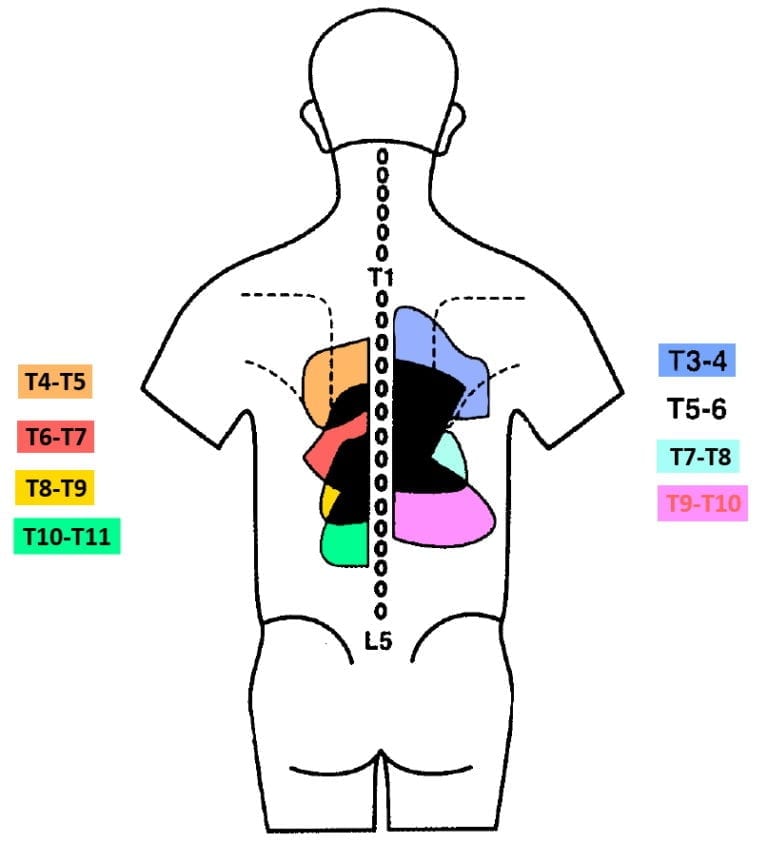
При всички субекти всяка става предизвикваше най-интензивната зона на предизвикана болка един сегмент по-надолу и леко латерално от инжектираната става. Торакалната зигапофизарна болка не се отнася до повече от 2,5 сегмента по-надолу от инжектираната става, което се различава от шийната и лумбалната област. Тези два региона обикновено имат по-дифузно и по-широко разпространение на болката. В гръдната част на гръбначния стълб няма зони на препращаща болка, които да могат да бъдат отнесени само към една фасетна става. Тъй като зигапофизарните стави се инервират едностранно от медиалния клон на дорзалния рамус, болката се предизвиква само едностранно и не пресича средната линия. Не е наблюдавана болка в предната или страничната част на гръдната стена, въпреки че авторите твърдят, че зоната на препращане към болка може да е по-широка при симптоматичните лица в сравнение с асимптоматичните лица.
Fukuit et al. (1997 г.) се спира на изследването на Dreyfuss и др. (1994 г.) и изследва моделите на пренасочена болка за цервикоторакалната връзка от C7-T1 до T2-T3 и T11-T12 при пациенти с болки в гърба. Те добавят следните зони на препратена болка:
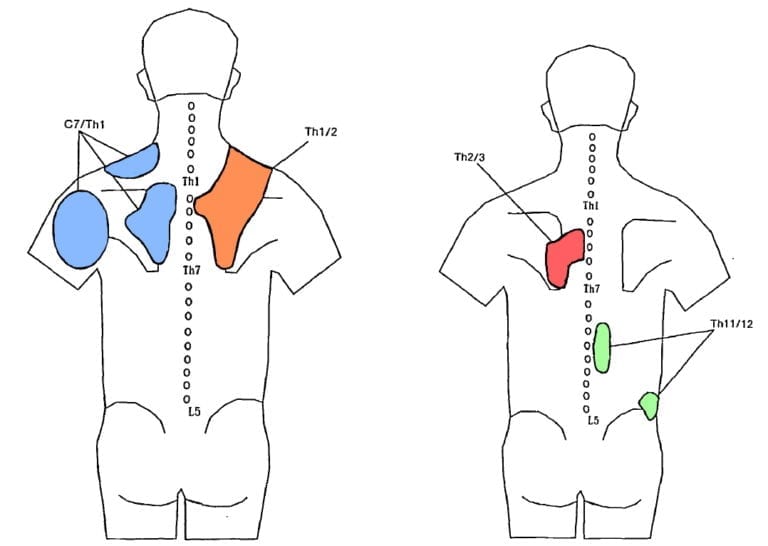
За разлика от зигапофизарните стави, костотрансверзалните стави се инервират от латералния клон на дорзалния рамус. Young et al. (2009 г.) са изследвали моделите на препращаща болка в костотрансверзалните стави при асимптоматични доброволци. Авторите откриват ипсилатерални болкови усещания, които остават локални в целевата става. Единствено болката при инжектиране на Т2 се отнася до приблизително 2 прешленни сегмента, разположени по-горе и по-долу от целевата става.
Въпреки че картите на болковите препратки могат да помогнат за приблизително определяне на местоположението на ноцицепцията, всички гореспоменати автори подчертават, че моделите на болковите препратки на гръбначния стълб са недостатъчни за определяне на точния източник на ноцицепция поради тяхното припокриване.
За да изследвате сегмента на ноцицепцията, можете да извършите оценка на междупрешленните движения в 3D екстензия за горната част на гръдния гръбнак, за да предизвикате компресия на засегнатите фасетни стави:
Средната и долната част на гръдния стълб могат да бъдат изследвани със следната техника:
При костотрансверзалните стави могат да се прилагат следните техники за натоварване на ставните капсули:
Алтернативата е да се упражнява едностранен натиск от задната към предната част (PA натиск), като пациентът е в легнало положение.
Ако познатата на пациента болка не се възпроизвежда по време на провокативното изследване, източникът на ноцицепция може да не се намира във фасетните или костотрансверзалните стави, включително техния капсулен апарат.
Наред с артрогенната ноцицепция изследващият трябва да вземе предвид и локалните фактори за ноцицепция, като например миофасциалните структури, които могат да бъдат провокирани от натиск, разтягане и свиване. Тъй като високият интензитет на болката, широкото разпространение на болката и по-голямата продължителност на болката са описани като общи негативни прогностични фактори(Artus et al. 2017 г.) при мускулно-скелетни състояния, знанието за източника на ноцицепция може да даде възможност на терапевта да повлияе по-конкретно на болковото преживяване на пациента по време на лечението.
Лечение
Торакалната област е наричана "Пепеляшка" на гръбначния стълб не без причина: няма солидни доказателства под формата на рандомизирани контролирани проучвания за физиотерапевтични интервенции при пациенти с болки в торакалната част на гръбначния стълб. Това означава, че ще трябва да базираме подхода си към лечението изцяло на находките и прогностичните фактори, които сме установили по време на анамнезата и оценката на пациента.
Heneghan и др. (2018 г.) показват, че лицата, които седят повече от 7 часа на ден и са физически активни по-малко от 150 минути седмично, показват намалена мобилност на гръдния кош.
Преглед на Joshi et al. (2019 г.) установява, че увеличената гръдна кифоза е положително свързана с наличието на предна стойка на главата. Въпреки че подвижността на гръдния кош е намалена при пациентите с болки във врата, позата не е еднакво свързана с болките във врата и уврежданията.
Така че, въпреки че стойката може да не е свързана с болката, литературата показва, че:
- Тя може да бъде свързана с психологически проблеми като депресия и хронична умора(Wilkes et al. 2017 г.), а психичното здраве като цяло е негативен прогностичен фактор за възстановяване при много мускулно-скелетни заболявания.
- Увеличената кифоза ограничава подвижността над главата(Barrett et al. 2016 г.) и следователно може да ограничи способността на пациента ви да практикува ефективно определени спортове.
По-долу ще ви покажем комбинация от подходи за мобилизация и укрепване, които можете да приложите на практика:
Мобилизация на гръдния кош
Aiken et al. (2013) представят доклад за случай на мобилизационни интервенции при пациент с хронична гръдна болка. Те са използвали различни мобилизационни техники, които дават предварителна подкрепа за мануалната терапия при хронична гръдна болка. По-нататък ще ви покажем различни техники за МТ и самомобилизация на горната, средната и долната част на гръдния стълб, включително костотрансверзалните и костовертебралните стави. Подобно на областта на шията, техниките за оценка на PIVM могат да се използват и като техники за лечение. За лечението използвайте мобилизационните степени I-IV на Maitland в зависимост от целта и реактивността на пациента.
Мобилизация на ребрата
Укрепване на гръдния кош
Pagé и др. (2018) сравняват сковаността при пациенти с болки в гръдния кош със здрава група. Изненадващо, авторите установяват намаляване на глобалната и крайната скованост на гръбначния стълб при участниците с болки в гръдния кош в сравнение със здравата група. Интензивността на болката е значително и "умерено" свързана с коефициентите на скованост на гръбначния стълб само на едно гръбначно ниво. Ще разгледаме този въпрос по-подробно в главата за лумбалния отдел на гръбначния стълб, но е възможно болката да не води автоматично до повишаване на мускулната активност и скованост. Така или иначе, докато подходите за мобилизация на гръбначния стълб могат да намалят болката чрез неврофизиологични механизми, при някои пациенти може да се наложи да се опитат да увеличат сковаността. Това може да се постигне чрез упражнения за укрепване. Пример за различни упражнения можете да намерите тук:
Препратки
Goodman CC, Snyder TE. Диференциална диагноза във физиотерапията. WB Saunders company; 2000. (Няма директна връзка)
Proulx AM, Zryd TW. Костохондрит: диагноза и лечение. Американски семеен лекар. 2009 Sep 15;80(6).
Акредитирани онлайн курсове по физиотерапия
- Създаден от експертите на Physiotutors
- Най-добра цена за CEUs/CPD точки
- Акредитиран в Холандия, Белгия, Германия, САЩ, Великобритания и Австралия
- Учете навсякъде, по всяко време и със собствено темпо!







