Нестабилност на рамото | Диагностика и лечение за физиотерапевти

Нестабилност на рамото | Диагностика и лечение за физиотерапевти
Раменната става има огромна подвижност, което я прави податлива на нестабилност. Докато мускулните сили контролират стабилността в средните диапазони на движение, клиничната нестабилност се проявява в крайните диапазони на движение(Doukas et al. 2001). То се определя като необичайно движение на главата на раменната кост върху гленоида, което се изразява в болка и/или чувство на страх от изместване. Функционалната стабилност, която може да се определи като поддържане на главата на раменната кост в центъра на гленоидната ямка по време на движение на рамото, се постига чрез синхронна координация на статичните и динамичните компоненти. Те включват отрицателно вътреставно налягане, геометрия на костите на гленохумералната кост, капсулолабрален комплекс и синергичен мускулен баланс(Doukas et al. 2001).
Мускулите на ротаторния маншон служат за центриране на главата на раменната кост в гленоида, като по този начин противодействат на транслационните сили, които се генерират от основните двигатели на рамото. Известно е, че гленоидният лабрум увеличава дълбочината на гленоидното гнездо с около 50% във всички посоки и увеличава и повърхността.
Травматичната нестабилност може да варира от насилствени сили, които могат откровено да изкълчат ставата, до по-фини сили, които водят до пластична деформация на статичните ограничители.
Механизмът на предното изкълчване обикновено е внезапна сила за абдукция/външна ротация на рамото, докато задното най-често се дължи на припадъци, припадъци или токови удари. Наблюдава се и при спортове с падане върху лакътя, както и при схватки с изпъната ръка и сила в задна посока, както е при схватките в ръгбито.
В случай на изкълчване често се наблюдават следните увреждания:
- Фрактури на гленоида в 15 - 21% от случаите(Kraeutler et al. 2018, Griffith et al. 2008)
- лезия на Банкард: Отделяне на IGHL от предния гленоид и лабрума при 84-97% от предните изкълчвания(Kraeutler et al. 2018, Sedeek et al. 2014)
- Лезия на Хил-Сакс: Впечатление от дорзалната страна на главата на раменната кост след предно изкълчване в 41-83%(Kraeutler et al. 2018, Ozaki et al. 2014)
- Разкъсвания на ротаторния маншон при 1,2 % от пациентите в проучване на средна възраст 24 години(Kraeutler et al. 2018) до 33,4% разпространение на разкъсвания на ротаторния маншон и/или фрактури на голямата туберозита в проучване със средна възраст 47,6 години(Robinson et al. 2012)
- Неврално увреждане на аксиларния нерв и/или други части на брахиалния сплит в 13,5%(Robinson et al. 2012)
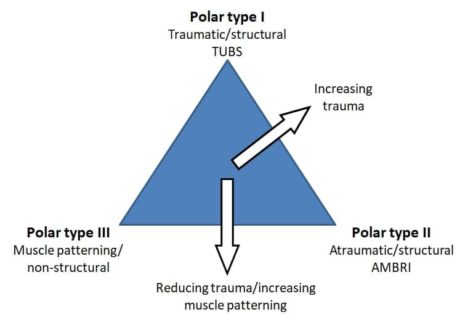 Jaggi et al. (2017) предлагат класификацията на Stanmore за рехабилитация на раменна нестабилност. Те споменават, че както структурните (ротаторният маншон, контактната повърхност, капсулолабралният комплекс), така и неструктурните (централната и периферната нервна система) компоненти допринасят за нестабилността на рамото, и подчертават, че между патологиите съществува континуум.
Jaggi et al. (2017) предлагат класификацията на Stanmore за рехабилитация на раменна нестабилност. Те споменават, че както структурните (ротаторният маншон, контактната повърхност, капсулолабралният комплекс), така и неструктурните (централната и периферната нервна система) компоненти допринасят за нестабилността на рамото, и подчертават, че между патологиите съществува континуум.Структурните елементи могат да бъдат вродени аномалии, да се състоят от анормален колаген, да са придобили микротравматични увреждания с течение на времето (атравматични структурни) или да са увредени от външни фактори (травматични структурни). Неструктурните елементи могат да бъдат вродени аномалии или придобити с течение на времето като смущения в нервно-мускулния контрол.
Класификацията на Stanmore е следната:
Полюс I: Травматичен (TUBS = травматичен, едностранен, лезия на Банкард, операция)
Полюс II: Атравматичен (AMBRI = атравматичен, многопосочен, двустранен, рехабилитация, долно капсулно изместване)
Полюс III: Нервно-мускулен
Епидемиология
Shields и др. (2017 г.) ретроспективно разглеждат събрани бази данни за травми и установяват честота на изкълчвания от 21,9 на 100 000 души в градско население. Те съобщават за пикова заболеваемост от 42,1 и 50,9 години във възрастовите групи 15-24 и ≥85 години при мъжете и пикова заболеваемост от 45,7 години при жените във възрастовата група между 65 и 74 години.
Finhoff и др. (2004) посочва, че повече от 75% от случаите на нестабилност на рамото се дължат на травма, а останалите 25% са категоризирани като нетравматични.
Blomquist и др. (2012) съобщават, че около 75% от нестабилностите са в предна посока, като повечето от тях са в резултат на спортни травми или наранявания.
Задните нестабилности съставляват около 20 %, като най-често се дължат на припадъци, гърчове или токови удари, въпреки че спортните травми или наранявания също могат да играят роля.
Останалите 5 % от многопосочната нестабилност се наблюдават най-често при хора с хипермобилност.
Следване на курс
- Учете откъдето и да е, когато и да е и със собствено темпо
- Интерактивни онлайн курсове от всепризнат екип
- CEU/CPD акредитация в Холандия, Белгия, САЩ и Великобритания
Клинична картина и преглед
Важно е да оцените следните елементи в историята на заболяването:
- Възраст: под или над 25 години?
- Механизъм на нараняване: разкъсано (TUPS), износено (AMBRI) или родено (мускулно моделиране/неструктурно)
- Посоката на нестабилност: предна, задна или множествена
- Тежест: изкълчване или сублуксация?
- Честота: първична или повтаряща се
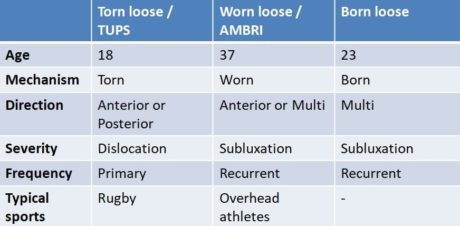
В зависимост от отговорите можете да поставите пациента си някъде в континуума между трите полюса, описани по-рано от Jaggi et al. (2017).
Важно е да се разбере, че психологическите компоненти като страх, тревожност и избягване играят роля и също трябва да бъдат оценени.
Изпит
След подробна анамнеза, която включва началото, обстоятелствата, посоката, честотата и величината, клиничният преглед е първата важна стъпка за определяне на модела и степента на нестабилност.
Предна нестабилност
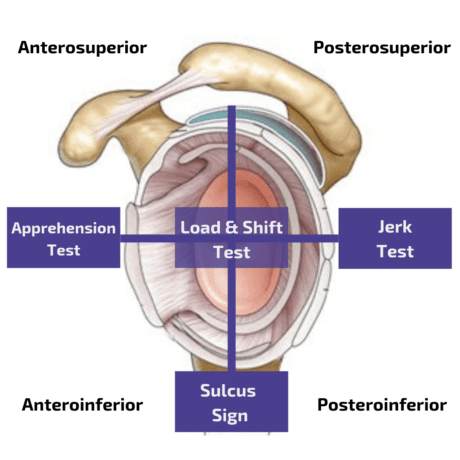
За да се оцени предната нестабилност, комбинацията от тестовете "Apprehension" и "Relocation" дава чувствителност от 67 % и специфичност от 98 %, като по този начин основно потвърждава наличието на предна структурна нестабилност(Hegedus et al. 2012).
Обикновено тестът за задържане е непосредствено последван от тест за преместване:
Допълнителен ортопедичен тест, който често се извършва като последващо действие след теста за задържане и преместване, е тестът за освобождаване.
Задна нестабилност
Най-добре се оценява постероинферналната нестабилност с теста "Jerk", който е много точен тест с чувствителност 90 % и специфичност 85 %(Kim et al. 2004). Авторите също така описват, че болезненият Jerk Test е предиктор за неуспех на консервативното лечение. В същото време в групата на безболезнените дрънканици (с положителен тест, дължащ се на притискане) 93% отговарят на рехабилитационната програма след средно 4 месеца.
Други ортопедични тестове за задна нестабилност са:
Нестабилност в долната част на тялото
За да оцените долната нестабилност, можете да извършите теста Sulcus или Sulcus Sign. За този тест обаче не са известни стойности на чувствителност или специфичност. В същото време тестът е постигнал само умерена надеждност между рецензентите със стойност на Kappa от к=0,43 в проучване, проведено от Eshoj et al. (2018).
Друг ортопедичен тест за долна нестабилност е тестът на Гейджи. За да се оцени многопосочната нестабилност, може да се извърши изпитването за натоварване и преместване.
В случай че пациентът ви попада в категорията "Born Loose", трябва да направите оценка и за хипермобилност. Резултатът на Бейтън заедно с критериите на Брайтън е метод за определяне дали вашият пациент страда от синдром на вродена хипермобилност.
ДВА РАЗВЕНЧАНИ МИТА И 3 БЕЗПЛАТНИ БОМБИ ОТ ЗНАНИЯ

Следване на курс
- Учете откъдето и да е, когато и да е и със собствено темпо
- Интерактивни онлайн курсове от всепризнат екип
- CEU/CPD акредитация в Холандия, Белгия, САЩ и Великобритания
Лечение
Целта на физиотерапията при лечението на нестабилността на рамото е да се възстанови безболезненият и нормален двигателен контрол на засегнатото рамо с помощта на няколко различни техники, които се прилагат по подходящ и навременен начин, съобразен с индивидуалния пациент. Успешното лечение зависи до голяма степен от правилната клинична диагноза, идентифицирането на анатомичните структурни дефекти и необичайните двигателни модели, така че да могат да бъдат разработени съответните рехабилитационни програми(Jaggi et al. 2017).
При изкълчването на рамото честотата на рецидивите е висока и достига почти 90 % в някои популации, а степента на възстановяване на активността е ниска и понякога е под 50 %. Макар че операцията изглежда ефективна при млади мъже, които се занимават с физически натоварващи спортни дейности , Eljabu et al. (2017) съобщават за по-добри резултати от консервативното лечение в сравнение с операцията в много други случаи.
Целта на лечението на нестабилността на рамото в неоперативна обстановка е да се сведе до минимум рискът от рецидив и да се подобрят болката и функцията. Физиотерапията обикновено започва след 4-12 седмици, но може да започне веднага щом пациентът може да понася физически упражнения.
В това видео по-долу ще ви представим примери за упражнения за ранния и средния етап на рехабилитация, а в част 2 ще ви покажем упражнения и тренировки за късния етап на рехабилитация и връщане към спорта. Упражненията за затворена кинетична верига осигуряват редица ползи за пациентите, страдащи от нестабилност на рамото: Те намаляват срязването и транслацията на ставите, увеличават проприорецепцията чрез компресия на ставите и подобряват мускулната активация.
В първата част на тази видеопоредица представихме упражнения за затворена и полузатворена кинетична верига за рехабилитация на нестабилността на рамото в ранната и средната фаза на рехабилитацията. В следващия видеоклип ще продължим с по-напреднали упражнения със затворена верига, както и с упражнения с отворена верига и динамични упражнения.
В случай че пациентът ви е в състояние да понася упражненията за затворена и полузатворена кинетична верига, той може да премине към по-напреднали упражнения за затворена кинетична верига и смущения на отворената верига. Обикновено това се случва след около 2 месеца.
Кога разбирате дали пациентът ви е готов да се върне към игра?
Като цяло пациентите трябва да могат да имат пълен безболезнен обхват на движение и да се чувстват психологически готови да се върнат към спорта. Освен това силата във всички равнини трябва да бъде поне 90% в сравнение със здравата страна. Тест, който можете да използвате, за да насочите вземането на решение за връщане към игра, е тестът за y-баланс за горната четвърт.
И накрая, проприоцепцията често е намалена в нестабилното рамо в сравнение с нетравмираната страна. Оценката на чувството за позициониране на раменната става може да ви помогне да откриете и рехабилитирате увреждания.
Искате ли да научите повече за нестабилността на рамото? След това разгледайте следните ресурси:
- Епизод 50 на подкаста Physiotutors: Нестабилното рамо с Анжу Джаги
- Прогнозиране на повторната нестабилност на рамото (PRIS) след първотравматично предно изкълчване
- Невромускулни упражнения за предно изкълчване на рамото
- Краткосрочна ефективност на укрепването с високо натоварване при пациенти с хипермобилни рамене
Препратки
Следване на курс
- Учете откъдето и да е, когато и да е и със собствено темпо
- Интерактивни онлайн курсове от всепризнат екип
- CEU/CPD акредитация в Холандия, Белгия, САЩ и Великобритания
Време е да спрем безсмисленото лечение на болките в раменете и да започнем да предоставяме грижи, основани на доказателства


Какво казват клиентите за този курс
- Тинеке Де Врис26/01/25Goede cursus. Goede cursus, gericht op de praktijk Veel geleerd. Met name wat betreft de opbouw van de oefeningenДемпси Тиле02/01/25Overzichtelijk en praktisch! Ik heb de cursus met plezier afgemaakt. Ik denk dat dit een relevante cursus is voor iedere fysiotherapeut die meer inzicht wil krijgen over de huidige evidence omtrent schouder rehabilitatie. Alle informatie wordt overzichtelijk aangeboden.
Ik kan weer kritisch aan de slag mijn patiënten te helpen in de toekomst! - Карлийн Дуурсма27/12/24Goede cursus Veel verdieping. duidelijke uitleg. misschien wat tekeningen toevoegen voor extra verduidelijking. Veel geleerd.Ванеса Бърнет22/12/24Leerzame cursus Opfrissing van kennis wat is weg gezakt.
- Пол Менсинк15/12/24Пол Менсинк Високо ниво на литература, съставен курс, видеоклиповете са перфектни примери за използвани техники и упражненияФранк Клайн12/12/24CRSP Ik kan bovengenoemde cursus zeer aanbevelen , nieuwste inzichten , zin en onzin van Subacromiale ruimte , de duidelijke vertaling naar de praktijk en de behandeltafel .
- Марти26/11/24RCRSP CURSUS Niet heel veel nieuws maar wel een goed overzicht en duidelijke uitleg over biomechanica.
Goede filmpjes van Filip en technieken ook goed uitgelegd.
Goede toetsen die de lesstof vrij compleet behandeld..
Website werkt naar mijn mening niet goed. Nogal onoverzichtelijk...
Vergt wat tijd om er mee om te gaan maar voordeel van de cursus is de gunstige prijs per accreditatie punt. Netjes.Мария Крамер01/11/24goede cursus voor rcrsp Goede cursus met veel praktische vaardigheden en oefeningen die je direct kunt toepassen, aanrader. - Ерик Верслуис13/08/24Болка в рамото, свързана с ротаторния маншон RCRSP от Filip Struijf
Най-съвременният курс и много полезен за физиотерапевти с опит в областта на рамото или които искат да развият допълнително уменията си в изследването и лечението на пациенти с оплаквания в областта на рамото. Приятно допълнение е калъф за рамо, в който можете да обработвате наскоро придобитите знания.
Голямо предимство е възможността да прочетете предложените материали от курса и да гледате отново видеоматериалите.Биргит Шмитц28/04/24Болка в рамото, свързана с ротаторния маншон RCRSP
Ik vond het een waardevolle cursus met onderbouwd wetenscahppelijk onderzoek dat ondersteunt in mijn praktisch handelen. Ik heb al een nieuwe cursus uitgezocht. 🙂 - Тийс де Ягер (Thijs de Jager)22/04/24Болка в рамото, свързана с ротаторния маншон GOEDE RCRSP CURSUS.
Over het algemeen een goede cursus waarbij ik veel ben opgestoken. Goede, evidence based informatie met hier een daar wat uitleg video's die zeker helpvol waren. Het is ook fijn dat je onder de cursusonderdelen vragen kan stellen en hier een antwoord op kan verwachten van Filip zelf. 4 sterren i.p.v. 5 sterren omdat ik graag meer duidelijkheid en uitleg in video format over de oefeningen had willen zien. Er worden een hoop oefeningen getoond maar het is aan de cursist zelf om te bedenken welke in te zetten in de praktijk.Ларсон де Неве16/04/24Болка в рамото, свързана с ротаторния маншон ДОБЪР КУРС
Добър теоретичен и практически курс с упражнения, които можете веднага да използвате в практиката. - Бепеке Моленаар13/04/24Болки в рамото, свързани с ротаторния маншон Като цяло един страхотен курс
Това е много информативен и изчерпателен курс.
Някои от верните отговори на теста се отчитат като грешни, което е жалко.
(Коментар на Physiotutors: В момента правим основен ремонт на нашата система за викторини и вече сме отстранили този проблем.)Вилем Зее28/01/24Болки в рамото, свързани с ротаторния маншон PRIMA CURSUS!
goed te doen, uiterst praktisch - Джейсън Пиърсън11/01/24Болки в рамото, свързани с ротаторния маншон RCRSP КУРС
Много доволен от този курс. Осигурява чудесна рамка, с която да изградите стратегиите си за оценка и рехабилитацияМихал Вайдечко09/01/24Rotator Cuff Related Shoulder Pain Ik ben super blij ermee.
Het was een zeer interessante training. Het cursus was rijk met ge-update informatie, alles wordt volledig en transparant uitgelegd. Ik moet ook toevoegen dat deel van nuttige sets oefeningen briljant is! Veel nuttige tips en combinaties om rotator cuff pijn te kunnen verminderen en alle spieren efficiënt te trainen. Ik ben er trots op dat ik weer mijn kennis en competenties kon ontwikkelen en om mijn paciënten een professionele benadering van schoudercomplexe aandoeningen te kunnen bieden.
Супер bedankt!! - Анте Хубен30/12/23Болка в рамото, свързана с ротаторния маншон RCRSP
Този курс е добре разработен и се основава на солидни доказателства. Информацията е представена по структуриран начин, като се използват текст, изображения и видеоклипове за по-добро разбиране. Освен това оценявам факта, че курсът акцентира върху ефективното предаване на тази информация на пациентите. Въпреки това ми се искаше терапията с упражнения да е по-обширна.
Наоми Тилър20/12/23Болки в рамото, свързани с ротаторния маншон RCRSP КУРС
Фантастичен курс, който е лесен за следване, актуален и основан на доказателства. Веднага успях да приложа наученото в собствената си работа, което ми даде много повече увереност, както и го направи по-приятно! Добре освежен за мен как работи ротаторният маншон, по-добро разбиране на това как да лекувам тези проблеми и да общувам по-добре с моите пациенти, както и вдъхновение за упражнения (винаги се цени!). Като цяло съм много щастлив, че направих този курс!
Супер bedankt!! - Стийн де Луф17/12/23Болка в рамото, свързана с ротаторния маншон ДОБРА ТЕОРИЯ, ПО-МАЛКО УПРАЖНЕНИЯ
Теоретичната част на курса ми хареса. Добро опресняване на информацията за рамото и ротаторния маншон с нови прозрения
Бях малко разочарован от частта "упражнения". Бяха супер основни и без обяснения.Мехди Бенкиран24/11/23Преглед наболката в рамото, свързана с ротаторния маншон
Très bon cours, je le recommande pour se remettre à jour sur les tendinopathies de l'épaule.




